Ministerul Sănătăţii AL Republicii Moldova
Universitatea de Stat de medicină şi farmacie
„Nicolae Testemiţanu”
Dumitru Sîrbu
Accesul endooral şi cel exooral în osteosinteza mandibulei.
Indicaţii şi contraindicaţii. Avantaje şi dezavantaje
(Recomandare metodică)

CHIŞINĂU
Centrul Editorial-Poligrafic Medicina
2011
CZU 616.716.4-001.5(076.5)
S 60
Aprobat de Consiliul Metodic Central al USMF
Nicolae Testemiţanu, procesul-verbal nr.1 din 5. 11. 2010
Autor: Dumitru Sîrbu, doctor în medicină, conf. universitar
Recenzenţi: Dumitru Şcerbatiuc, şef catedră Chirurgie Orală şi Maxillo-Facială ,,Arsenie Guţan”, doctor habilitat în medicină, profesor universitar
Dumitru Hîţu, doctor în medicină, conf. universitar
Redactor: Lidia Câssa
Machetare computerizată: Vera Florea
|
DESCRIEREA CIP A CAMEREI NAŢIONALE A CĂRŢII
Sîrbu, Dumitru Accesul endooral şi cel exooral în osteosinteza mandibulei. Indicaţii şi contraindicaţii. Avantaje şi dezavantaje: (Recomandare metodică) / Dumitru Sîrbu; Univ. de Stat de Medicină şi Farmacie Nicolae Testemiţanu. – Ch.: CEP Medicina, 2011. – 32 p. Bibliogr.: p. 29–31 (27 tit.). – 50 ex. ISBN 978-9975-913-39-3
616.716.4-001.5(076.5) S 60
|
ISBN 978-9975-913-39-3 © CEP Medicina, 2011
© D. Sîrbu, 2011
INTRODUCERE
Frecvenţa fracturilor de mandibulă continuă să fie destul de înaltă şi actualmente (70–80%). Aceasta se referă de asemenea şi la structura scheletului facial, determinată de poziţia sa proeminentă, de forma sa şi de existenţa unor zone cu rezistenţă osoasă redusă. Tratamentul fracturilor de mandibulă necesită sustragerea pacienţilor de la activitatea de muncă pe o perioadă îndelungată, având consecinţe negative asupra sferei psiho-emoţionale. Tradiţional, acestor pacienţi li se aplică tratamentul conservativ-ortopedic prin utilizarea diferitor procedee şi dispozitive ortopedice. În situaţiile când este imposibilă reducerea deplasării şi fixarea fragmentelor în poziţie corectă, se efectuează osteosinteza.
De regulă, osteosinteza mandibulei se efectua prin acces exooral care are un şir de neajunsuri: traumatismul exagerat al ţesuturilor moi, perimandibulare cu consecinţele respective; este posibilă traumatizarea formaţiunilor anatomice importante (ex: r. marginal al mandibulei (n.VII), a. şi v. facială, v. retromandibulară, eventuale pareze ale muşchilor mimici, traumatizarea glandei parotide, glandei submandibulare); suturarea stratificată a plăgii exoorale necesită un timp mai îndelungat, iar adaptarea marginilor plăgii este mai pretenţioasă din punct de vedere estetic, faţă de cea endoorală; cicatricea cutanată postoperatorie.
Aceste neajunsuri pot fi evitate, dacă osteosinteza se efectuează prin acces endooral. Rezerva chirurgilor pentru accesul endooral până în prezent era determinată de câmpul vizual insuficient, lipsa instrumentarului adecvat accesului. Pentru aceasta a fost necesară elaborarea unor metode, care ar facilita realizarea acestei intervenţii chirurgicale.
Acordarea ajutorului medical pacienţilor cu fracturi de mandibulă prevede restabilirea formei şi funcţiei, crearea condiţiilor optime pentru vindecare şi preîntâmpinarea complicaţiilor septice. În acest scop, încă la etapa acordării primului ajutor medical, se efectuează un complex de măsuri curative: imobilizarea sigură a fragmentelor, administrarea tratamentului medicamentos, crearea condiţiilor pentru alimentarea pacienţilor şi igiena cavităţii bucale, pentru preîntâmpinarea complicaţiilor [1].
De cele mai dese ori, în vederea acordării asistenţei medicale specializate, se recurge la tratamentul ortopedic, prin utilizarea diferitelor dispozitive. În cazul în care este imposibilă reducerea deplasării şi fixarea fragmentelor în poziţie corectă prin metode ortopedice, se recurge la metode chirurgicale de tratament al fracturilor de mandibulă (osteosinteză).
Osteosinteza este intervenţia chirurgicală de fixare a fragmentelor în poziţie corectă prin intermediul diferitor dispozitive, construcţii din materiale alogene, care se vor afla în contact direct cu ţesutul osos [2, 3].
Metode chirurgicale de fixare a fragmentelor sunt foarte multe, unele dintre ele prezentând doar un interes istoric. Chiar dacă actualmente unele metode au rămas în umbră, totuşi au servit la acumularea substanţială a experienţei, aducând o contribuţie considerabilă în progresul traumatologiei oro-maxillo-faciale. În prezent, metodele vechi sunt înlocuite cu cele noi, create pe baza materialelor contemporane, tehnologiilor şi cercetărilor ştiinţifice în domeniul regenerării reparative a osului.
OSTEOSINTEZA MANDIBULEI PRIN ACCES EXOORAL
O răspândire largă a obţinut metoda de osteosinteză a mandibulei cu fir metalic. Despre succesele utilizării acestei metode aflăm încă din anul 1825 din comunicările lui K.Rogers [4]. Metoda prevede adaptarea şi fixarea în poziţie anatomică corectă a fragmentelor prin sutură cu fir metalic. În prezent sunt perfecţionate şi propuse un şir de modificaţii ale suturii cu fir metalic: sutură simplă, sutură dublă, sutură în 8, în X, în S şi combinarea între ele sau cu alte dispozitive de fixare (tije, şuruburi). Această metodă are un şir de neajunsuri. Sistemul de fixare este instabil. Firul metalic nu asigură o stabilitate rigidă a fragmentelor, de aceea nu se poate opune tuturor forţelor care acţionează în focarul de fractură. Pot apărea deplasări secundare ale fragmentelor şi mobilitate patologică, ce măreşte riscul complicaţiilor postoperatorii. Aceasta este condiţionată de aplicarea suturii metalice prin acces exooral la marginea inferioară sau mijlocul înălţimii ramurii orizontale a mandibulei. Aplicat astfel, firul metalic nu se opune forţelor de desfacere a fragmentelor ce se formează la marginea alveolară (Champy şi colab., 1976, 1986) [5]. După o experienţă de aproape două decenii, s-a ajuns la concluzia, că ea nu poate fi folosită decât în asociere cu alte metode de imobilizare [6].
În încercarea de a evita numeroasele neajunsuri ale tratamentului conservativ-ortopedic şi chirurgical al fracturilor de mandibulă, unii autori [7, 8] au folosit plase şi miniplăci metalice cu şuruburi pentru osteosinteza mandibulei fracturate. Procentul de complicaţii postoperatorii în aceste metode era destul de mare. Cele mai severe complicaţii au fost legate de infecţia postoperatorie şi mai ales de poziţionarea incorectă a fragmentelor, cu apariţia spaţiului între ele sau rotaţia lor cu modificări ale raporturilor ocluzale. Acest fapt în multe cazuri a determinat suprimarea miniplăcii. De atunci şi până în prezent, cercetările în acest domeniu au luat o amploare deosebită, astfel ele au deschis o adevărată epocă în tratamentul fracturilor scheletului facial. Un rol deosebit îl au cercetările efectuate de M.Champy şi colab. (1978) care au studiat biomecanica mandibulei fracturate şi au propus miniplăcile şi şuruburile din titan pentru osteosinteza mandibulei [9,10]
Prin utilizarea miniplăcilor din titan, se determină o fixare stabilă a fragmentelor, însă pentru aplicarea lor, de regulă, este întrebuinţat accesul exooral, în care tehnica operatorie nu întâmpină dificultăţi în realizare, având un câmp operator suficient şi bine vizibil. Neajunsurile accesului exooral demonstrează actualitatea studierii şi perfecţionării în continuare a metodelor noi de tratament chirurgical cu traumatism minim, ce asigură preluarea precoce a funcţiilor, cu complicaţii minime şi rezultat estetic favorabil.
OSTEOSINTEZA MANDIBULEI PRIN ACCES ENDOORAL
De remarcat că progresele care au apărut în ultimul timp în domeniul antibioticoterapiei şi în cel tehnic de confecţionare a materialului şi instrumentarului au permis extinderea metodelor endoorale de acces către focarul de fractură.
În literatura de specialitate sunt unele comunicări referitoare la osteosinteza mandibulei prin acces endooral cu miniplăci şi fir metalic. Cu toate acestea, osteosinteza mandibulei prin acces endooral este insuficient studiată, fapt ce ne-a determinat să efectuăm prezentul studiu. Această temă mai frecvent se discută începând cu anul 1973, când a apărut lucrarea lui Michlet şi colab. în care este descrisă metoda de osteosinteză monocorticală cu miniplăci [11].
În prezent în literatura de specialitate sunt descrise câteva metode de osteosinteză a mandibulei prin acces endooral. Cea mai răspândită metodă de osteosinteză prin acces endooral până nu demult era cea cu fir metalic. Cu firul metalic fragmentele pot fi fixate monocortical sau bicortical. Şi în Republica Moldova în Clinica de chirurgie oro-maxillo-facială a fost utilizată metoda de osteosinteză cu fir metalic, prin acces endooral (Topalo V., Smiricinschi E.) [12], însă nu a obţinut întrebuinţare largă.
Osteosinteza prin acces endooral permite fixarea fragmentelor la marginea alveolară, iar prin acces exooral – la marginea bazilară. Stabilitate mai mare se obţine la marginea alveolară. Această afirmaţie o întâlnim în lucrările lui Champhy (1977,1986). Studiind biomecanica mandibulei, el propune liniile optime de osteosinteză a mandibulei, care coincid cu linia oblică externă ce corespunde axului longitudinal, biometric al mandibulei. Aşadar, fixarea fragmentelor pe această linie mai uşoară şi raţională va fi prin acces endooral, fixarea prin acces exooral, de asemenea, e posibilă, însă cu un traumatism exagerat, nejustificat.
Fixarea fragmentelor şi la marginea bazilară, după Champy M., Pape H.D. şi colab. (1986), este necesară doar în cazul localizării fracturii în regiunea frontală între orificiile mentoniere, care poate fi efectuată prin acces endooral. Rigiditatea mecanică a fixării fragmentelor cu fir metalic a fost studiată de Л.В. Лазарович. El a demonstrat că firul metalic nu asigură o fixare stabilă a fragmentelor pe toată perioada de consolidare. Fixarea instabilă a fragmentelor necesită combinarea obligatorie cu imobilizarea bimaxilară îndelungată. Astfel, nu este posibilă preluarea precoce a solicitării funcţionale şi e nevoie de elaborarea noilor metode.
Majoritatea metodelor de osteosinteză a mandibulei propuse până în prezent sunt asociate cu metodele ortopedice, ceea ce impune menţinerea imobilizării bimaxilare în perioada postoperatorie cu preluarea tardivă a solicitării funcţionale. Suferă şi microcirculaţia în zona focarului de fractură care se restabileşte cu greu, ceea ce conduce la condiţii nefavorabile vindecării osoase.
Schilli, Spiessl, Pogrel evidenţiază un grup de pacienţi la care imobilizarea bimaxilară este contraindicată. Acest grup prezintă pacienţii ce suferă de epilepsie cu accese periodice, pacienţii cu dereglări ale funcţiei locomotoare, cu dereglări psihice, pacienţii cu dependenţă de alcool şi droguri. În acest grup se includ şi pacienţii cu boli de caracter general, pacienţii ce se alimentează insuficient, cei cu dereglări de alimentaţie, de asemenea, pacienţii cu dereglarea funcţiei de masticaţie (anchiloza ATM, contractura musculară, constricţia ţesuturilor moi).
Unii autori [13] atenţionează că imobilizarea bimaxilară acţionează nociv asupra ventilaţiei pulmonare, mai ales la pacienţii cu dereglări ale respiraţiei nazale. Aceasta influenţează nefast asupra oxigenării hemoglobinei şi corespunzător asupra proceselor şi condiţiilor de vindecare osoase.
Luând în considerare cele expuse mai sus, în ultimul timp sunt studiate şi utilizate cu un interes mai mare metodele de osteosinteză prin acces endooral, cu dispozitive de fixare care asigură stabilitate rigidă fragmentelor, ceea ce ar exclude imobilizarea bimaxilară cu neajunsurile sale.
În calitate de astfel de dispozitive au fost propuse diferite tipuri de miniplăci metalice, plase, care sunt utilizate cu succes de către specialişti. Analiza mecanico-matematică, cercetările biomecanice demonstrează eficacitatea înaltă a acestor dispozitive de fixare a fragmentelor. Însă, de regulă, dispozitivele menţionate se aplicau prin acces exooral cu neajunsurile sale. Osteosinteza mandibulei prin acces endooral cu miniplăci şi şuruburi din titan necompresive fără imobilizare bimaxilară după Champy M. et al. 1977, 1978, 1986) a fost elaborată pe baza metodei de fixare monocorticală cu miniplăci şi şuruburi după Michlet. Un tratament raţional al fracturilor de mandibulă trebuie să ia în considerare biomecanica mandibulei fracturate (Champy M., Lodge J.P., 1977; Champy M., 1986; Ikemura et al, 1984). Pentru neutralizarea forţelor cu tendinţă de deplasare a fragmentelor a fost elaborată „The Ideal Osteosynthesis Line” – linia optimă de osteosinteză. Aplicarea dispozitivului de fixare pe această linie va asigura o stabilitate maximă.
CONDIŢIILE OSTEOGENEZEI OPTIME
(PRINCIPII CONTEMPORANE DE OSTEOSINTEZĂ)
În tratamentul contemporan al fracturilor de mandibulă medicii specialişti nu au ca scop doar restabilirea integrităţii şi formei anatomice ale osului fracturat, asigurarea relaţiilor interocluzale corecte (ocluziei), ci şi restabilirea precoce a funcţiilor aparatului dento-maxilar, muşchilor regiunii oro-maxillo-faciale şi articulaţiei temporomandibulare. Acest principiu a fost formulat încă în anul 1894 de către A.Klemm: „Este necesar de asigurat un repaus total numai în focarul de fractură, iar articulaţiile, muşchii, ligamentele şi fasciile nu trebuie lipsite de mişcare”. Un rol deosebit îl are şi restabilirea precoce a microcirculaţiei în zona traumatizată [14], asigurarea condiţiilor pentru consolidarea fragmentelor după tipul osteogenezei directe (primare). Normalizarea microcirculaţiei se obţine prin fixarea stabilă a fragmentelor şi preluarea precoce a solicitării funcţionale. А.В. Цимбалистов (1981) accentuează importanţa solicitării funcţionale prin faptul că transformarea calusului osos în os matur are loc la a 14-a – a 21-a zi, iar în lipsa ei formarea osului matur are loc după 30 zile şi mai mult. Dependenţa vascularizării ţesuturilor de funcţia organului a fost demonstrată încă în anul 1929 de către A.Krogh [15]. Conform calculelor lui raportul intensităţii circulaţiei capilare în muşchi, în stare de repaus şi poziţie forţată, este de 2:7, iar la mişcări libere sau active – de 2:25. Cercetările biochimice efectuate de Dietrick J.E. şi colab. încă din 1948, au demonstrat că în condiţiile imobilizării experimentale a membrului superior exclus din funcţie, începând cu a doua săptămână organismul sănătos pierde câte 30 mg de calciu şi 10 mg de fosfor pe zi. Încă mai importantă a fost stabilirea de către ei a faptului că apariţia în organism a deficitului de săruri minerale nu se restituie, deşi sunt introduse cantităţi mari ale preparatelor de calciu şi fosfor. Normalizarea indicilor calciului şi fosforului are loc doar după înlăturarea imobilizării şi restabilirii funcţiei organului. Aşadar, preluarea precoce a funcţiei organului lezat asigură nu numai vascularizarea intensă, dar şi normalizează metabolismul mineral.
În cercetările efectuate de Гусева И.Е., Логинова Н.К. (1995) [16] s-a stabilit că, pe lângă micşorarea circulaţiei sangvine, metabolismului şi troficii, imobilizarea determină, de asemenea, apariţia aderenţelor între ţesuturile traumatizate, rigiditate musculară şi articulară, atrofie şi degenerescenţa tuturor elementelor fragmentelor.
St. Krompecher (1966) şi colab. [17] au determinat că metabolismul tisular depinde de intensitatea vascularizării, având legile sale biologice. În condiţiile oxigenării intensive domină tipul oxibiotic al proceselor metabolice, la hipoxie predomină metabolismul anaerob glicolitic, iar la dereglarea totală a microcirculaţiei în capilare se instalează metabolismul de tip mucopolizaharidic. S-a stabilit că nivelul metabolismului se află în dependenţă directă de nivelul vascularizării ţesuturilor traumatizate. Intensificarea proceselor metabolice sporesc regenerarea. În condiţiile metabolismului de tip oxibiotic are loc un proces activ de osteogeneză şi vindecare a plăgii osoase după tipul primar (osteogeneza directă). În procesul metabolismului mucopolizaharidic (de tip inferior) mai întâi se formează o consolidare primitivă, vindecarea plăgii osoase are loc după tipul secundar (osteogeneza indirectă). Se formează calus hondroid, care se înlocuieşte treptat cu ţesut osos în funcţie de proliferarea în el a vaselor sangvine.
Cercetările lui B.M.Уваров (1939) referitoare la studiul vasculării mandibulei au demonstrat că, paralel cu sursa endoosoasă din artera alveolară inferioară (a. maxilară), există şi vascularizarea extraosală pe contul tecii musculare alimentate din multiple surse: arterele muşchilor pterigoizi, arterele transverse ale feţei, arterele muşchilor maseteri, arterele milohioidiene, arterele linguale şi arterele faciale. Sursa endoosoasă de vascularizare poate fi dereglată în urma traumatismului sau a manope-relor chirurgicale, iar cea exoosoasă în timpul osteosintezei. La osteosinteza prin acces exooral se aplică un traumatism exagerat al ţesuturilor moi cu afectarea mai evidentă a vascularizării extraosale, ceea ce poate determina evoluţia osteogenezei indirecte şi reabilitarea tardivă a pacienţilor.
Studiile experimentale ale lui В.И. Лукьяненко (1957), Б.Д. Кабаков (1960), П.З. Аржанцев (1962) [18] au demonstrat că procesele de regenerare în formarea calusului osos sunt mai intense din partea linguală a corpului mandibulei. Acest fapt se explică prin vascularizarea mai bogată a acestei regiuni. De aceea, în metodele contemporane de osteosinteză majoritatea autorilor recomandă aplicarea dispozitivului de fixare a fragmentelor din partea vestibulară, fără a decola lamboul mucoperiostal din lingual. Păstrarea alimentaţiei bogate din partea linguală, traumatismul minim al intervenţiei chirurgicale, fixarea rigidă, stabilă a fragmentelor, biocompatibilitatea cu ţesuturile organismului a materialului de fixare, coraportul optim al dispozitivului de fixare între dimensiunile minim-posibile şi rezistenţa înaltă mecanică, preluarea precoce a funcţii-lor mandibulei constituie „cheia succesului” în tratamentul contemporan al fracturilor de mandibulă.
Conform datelor catedrei Chirurgie Oro-maxillo-facială din St. Petersburg (Козлов В.А.) [19], terapia funcţională se recomandă să fie aplicată la început, încă la aflarea pacientului în staţionar cu prelungirea ei în ambulator. În acest scop, pacienţilor cu fracturi de mandibulă, trataţi prin metode conservativ-ortopedice, li se propune înlăturarea imobilizării intermaxilare de trei ori pe zi pentru alimentaţie şi igiena cavităţii bucale. Acest regim este permis pacienţilor cu fracturi de mandibulă unilaterale peste 9–11 zile de la traumatism, iar pacienţilor cu fracturi bilaterale, peste 14–16 zile. În aceste termene tratamentul funcţional poate fi indicat şi pacienţilor cu osteosinteza mandibulei, dacă dispozitivul de fixare asigură o stabilitate rigidă a fragmentelor. În cazul în care nu se obţine o fixare stabilă a fragmentelor, este necesar de menţinut imobilizarea intermaxilară pentru perioada consolidării, iar solicitarea funcţională va fi amânată.
În crearea condiţiilor optime pentru vindecarea plăgii osoase un rol important îl are alimentaţia pacienţilor. Orice tip de traumatism conduce la dereglarea metabolismului [20]. Dacă în cazul traumatismului de orice altă localizare, cauzele principale ale dereglărilor metabolismului în organismul pacienţilor sunt catabolismul posttraumatic şi hemoragia, atunci în cazul traumatismului maxilarelor, pe lângă aceste dereglări, cauzate primar de agentul traumatizant, se adaugă şi foametea (inaniţie parţială a bolnavilor), cauzată de durerea provocată la sugere, masticaţie, deglutiţie, de imposibilitatea alimentării adecvate (mai ales la imobilizarea intermaxilară; la inapetenţă sau dereglarea gustului). Aceşti factori conduc la pierderea evidentă în greutate a bolnavilor în decurs de 2–3 săptămâni după traumatism.
Respectării igienei pacienţilor cu fracturi de mandibulă de asemenea i se acordă o atenţie deosebită, deoarece utilizarea mijloacelor obişnuite de igienă devine dificilă şi ineficientă. Cercetările efectuate de unii autori [21] la pacienţii cu traumatisme ale regiunii oro-maxillo-faciale au demonstrat că prelucrarea cavităţii bucale timp de o lună numai prin băi bucale cu soluţie de furacilină nu este eficientă. La aceşti pacienţi se înrăutăţeşte starea parodonţiului, indicele PMA şi răspândirea inflamaţiei în gingie creşte cu 0,72 unităţi. Timpul formării hematomului la proba Кулаженко se micşorează cu 13,7 sec, ceea ce manifestă despre dereglarea microcirculaţiei în ţesuturile parodonţiului. Ineficienţa băilor bucale cu furacilină în tratamentul pacienţilor cu fracturi de maxilare a fost demonstrată în rezultatele cercetărilor microbiologice.
Imobilizarea bimaxilară, conform unor autori (Williams I.G. şi colab, 1990) [22], acţionează negativ şi asupra respiraţiei, mai ales în traumatismul asociat cu leziuni ale ţesuturilor moi şi oaselor nazale sau dereglări ale respiraţiei nazale.
Considerăm, că noi am evitat sau am micşorat frecvenţa unor complicaţii, datorită perfecţionării şi elaborării metodelor de osteosinteză prin acces endooral. Această afirmaţie este o sinteză a rezultatelor tratamentului chirurgical prin acces endooral şi exooral la 142 pacienţi cu fracturi de mandibulă. Au fost examinaţi, operaţi şi supravegheaţi aceşti pacienţi în perioada anilor 2002–2008. Fixarea fragmentelor s-a efectuat cu fir metalic, şuruburi, miniplăci cu şuruburi. În funcţie de accesul la focarul de fractură, pacienţii au fost separaţi în două grupuri: grupul de studiu l-au constituit 95 de pacienţi, operaţi prin acces endooral; grupul de referinţă – 47 de pacienţi operaţi prin acces exooral. Astfel, putem argumenta priorităţile accesului endooral vizavi de cel exooral în osteosinteza mandibulei, iar metodele descrise de noi au indicaţii şi contraindicaţii concrete.
INDICAŢIILE ŞI CONTRAINDICAŢIILE OSTEOSINTEZEI MANDIBULEI CU FIR METALIC, MINIPLĂCI ŞI ŞURUBURI DIN TITAN PRIN ACCES ENDOORAL ŞI CEL EXOORAL
Avantajele şi dezavantajele acceselor endooral şi exooral
Indicaţiile osteosintezei mandibulei rezultă din imposibilitatea întrebuinţării adecvate numai a metodelor conservativ-ortopedice de fixare a fragmentelor sau după examinarea pacientului. Este evident că metodele conservativ-ortopedice nu vor asigura o repoziţie precisă şi fixare stabilă a fragmentelor. Studiind datele literaturii şi analizând rezultatele cercetărilor noastre, putem argumenta priorităţile accesului endooral vizavi de cel exooral:
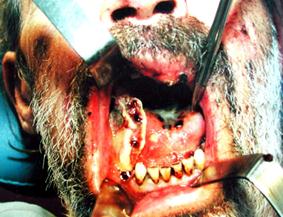
Ø fracturile mandibulei în limita arcadei dentare, mai des cele cu deplasarea evidentă a fragmentelor, sunt însoţite de plagă endoorală la nivelul focarului de fractură, ceea ce argumentează accesul endooral (fig.1);
Ø hematomul instalat în focarul de fractură conduce la decolarea mucoperiostului din vestibul, deci prin acces endooral nu se va decola suplimentar;
Ø dinţii fracturaţi, mobili, cu focare periapicale cronice din linia de fractură, au indicaţii absolute către extracţie, care, de asemenea, se efectuează prin acces endooral;
Ø fixarea mandibulei în ocluzie centrică în timpul operaţiei se realizează, de asemenea, prin acces endooral;
Ø fixarea corectă a fragmentelor la marginea alveolară (luând în considerare legile biomecanicii mandibulei fracturate) se efectuează mai uşor prin acces endooral.
Luând în considerare aseptica, nu se permite de a lucra cu instrumentele utilizate în plaga endoorală infectată în cea exoorală, prin urmare la osteosinteza prin acces exooral vom utiliza încă un set de instrumente pentru manipulaţii în cavitatea bucală.
Toate argumentele menţionate anterior demonstrează că osteosinteza prin acces endooral în fracturile de mandibulă este mai rezonabilă, ne rămâne doar să efectuăm repoziţia şi fixarea fragmentelor. Dacă nu are indicaţiile sale, numai pentru aceste etape nu este raţional de utilizat accesul exooral (metoda clasică). Aceasta se reflectă şi asupra comparării avantajelor şi dezavantajelor acceselor în grupurile de studiu şi cel de referinţă [23].
 |
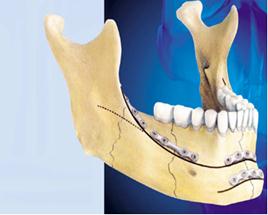 |
Fig.1. Deplasare pronunţată a fragmentelor Fig. 2. Linia optimă de osteosinteză a mandibulei
mandibulare scheletate. (M.Champy et al. 2004, www.sorg-group.com)
Astfel, am determinat următoarele avantaje ale accesului endooral:
Ø este mai puţin traumatic şi nu necesită scheletarea masivă a fragmentelor, datorită cărui fapt se menţine vascularizarea periostală din partea linguală, favorizând vindecarea plăgii osoase;
Ø se exclude probabilitatea traumatizării formaţiunilor anatomice importante (ex: r. marginal al mandibulei (n.VII), a. şi v. Facială, v. retromandibulară, eventuale pareze ale muşchilor mimici, traumatizarea glandei parotide, glandei submandibulare);
Ø fixarea fragmentelor se efectuează la marginea alveolară, ceea ce corespunde biomecanicii mandibulei fracturate ((fig.2));
Ø suturarea plăgii endoorale se efectuează mai rapid şi nu este pretenţioasă estetic, comparativ cu plaga externă;
Ø hemoragie minimă;
Ø durata scurtă a operaţiei;
Ø estetic este mai favorabil, deoarece nu lasă cicatrice pe pielea feţei;
Ø accesul endooral este mai economic, deoarece plaga postoperatorie endoorală nu necesită numeroase pansamente zilnice (mai puţin material şi soluţii antiseptice), astfel micşorându-se perioada de supraveghere în staţionar;
Ø reabilitarea funcţională precoce a pacientului.
Dezavantajele accesului endooral:
Ø câmpul vizual mai mic face manipulaţiile chirurgicale în cavitatea bucală mai dificile, comparativ cu accesul exooral;
Ø dificultăţi în hemostază în cazul hemoragiei accentuate;
Ø controlul poziţiei exacte a fragmentelor la marginea bazilară este mai dificil;
Ø intervenţia chirurgicală se efectuează în mediul septic oral;
Ø la pacienţii cu edentaţii totale sau parţiale apar dificultăţi la comercializare sau utilizarea protezelor mobile şi parţial mobile.
Dezavantajele accesului endooral pot fi discutabile. Mediul septic oral se reduce prin asanarea obligatorie preoperatorie, aseptizarea zilnică postoperatorie şi tratamentul antimicrobian eficace. La pacienţii cu edentaţii, de regulă, după fractură şi osteosinteză, protezele trebuie adaptate la noile condiţii, trebuie corectate sau confecţionate altele noi. În unele cazuri, dispozitivele de fixare pot fi uşor înlăturate prin acces endooral. Hemoragia accentuată a fost micşorată prin utilizarea anesteziei locale cu vasoconstrictori chiar şi la pacienţii operaţi sub anestezie generală. Celelalte dezavantaje se pot reduce prin manipulaţii chirurgicale precise şi fine, obţinute şi cizelate prin multă muncă.
Studiul nostru în grupul de referinţă a demonstrat un şir de dezavantaje ale accesului exooral:
Ø se aplică un traumatism exagerat al ţesuturilor moi în timpul inciziei, decolării şi scheletării fragmentelor, care pe fondul traumatismului mecanic suportat deprimă şi mai mult starea generală şi locală a pacientului;
Ø măreşte perioada de vindecare;
Ø sporeşte probabilitatea complicaţiilor;
Ø apariţia cicatricelor cutanate postoperatorii, care, inevitabil, duc la defect estetic. Aceasta din urmă are o repercusiune negativă asupra sferei psihico-emoţionale a pacienţilor (fig.3A);
Ø este posibilă traumatizarea formaţiunilor anatomice importante (ex: r. marginal al mandibulei (n.VII), a. şi v. facială, v. retromandibulară, eventuale pareze ale muşchilor mimici (fig.3B,C), traumatizarea glandei parotide, glandei submandibulare);
Ø fixarea fragmentelor se efectuează la marginea bazilară, ceea ce nu corespunde biomecanicii mandibulei fracturate (Champy, 2005), iar fixarea corectă la marginea alveolară necesită o scheletare mai pronunţată;
Ø un timp mai îndelungat al operaţiei;
Ø suturarea stratificată a plăgii exoorale necesită o durată mai mare de timp, iar adaptarea marginilor plăgii este mai pretenţioasă din punct de vedere estetic, faţă de cea endoorală;
Ø când este necesară înlăturarea mijloacelor de fixare a fragmentelor prin operaţie repetată, este mai greu de realizat, comparativ cu accesul endooral.
A.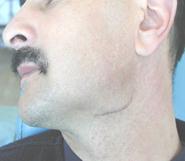 |
B.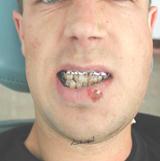 |
C.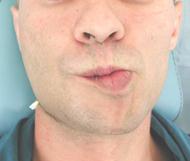 |
Fig.3. Dezavantaje ale accesului exooral în tratamentul fracturilor de mandibulă: A) Prezenţa cicatricelor postoperatorii; B, C) Pareza muşchilor mimici la traumatizarea r. marginal al mandibulei (n.VII).
Avantajul accesului exooral rezultă din câmpul operator suficient de mare pentru manipulaţiile chirurgicale (fig.4). Aceasta permite manipulaţii chirurgicale libere sub un control vizual superior celui endooral. Cu toate dezavantajele sale, accesul exooral în unele situaţii clinice nu poate fi neglijat.
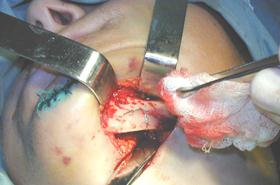
Fig.4. Câmpul operator în accesul exooral.
Avantajele şi dezavantajele dispozitivelor de fixare a fragmentelor
(miniplacă, fir metalic, şuruburi)
Cerinţele biologice faţă de materialul dispozitivelor de fixare a fragmentelor:
Ø biocompatibilitate cu mediul biologic;
Ø lipsa toxicităţii ;
Ø rezistenţă înaltă la acţiunea mecanică;
Ø plasticitate înaltă;
Ø rezistenţă la coroziune;
Ø să fie radiocontraste;
Ø lipsa reflectării suplimentare a razelor X;
Ø longevitate înaltă;
Ø să posede funcţie dinamică pentru a transmite micromişcările.
În prezent, cel mai utilizat biomaterial este titanul şi aliajele sale. Titanul este un metal situat la limita dintre metalele grele şi cele uşoare. Alegerea titanului în confecţionarea diferitor dispozitive şi instrumente folosite în chirurgia oro-maxillo-facială se datorează unor proprietăţi deosebite, cum ar fi: densitate redusă, rezistenţă specifică foarte mare şi o deosebită rezistenţă la coroziune. Pe suprafaţa titanului se formează o peliculă de TiO2 în mod spontan, care se regenerează continuu. Oxidul de titan acordă metalului o rezistenţă deosebită la coroziune (de 400 de ori mai mare decât cea a oţelurilor inoxidabile). Rezistenţa la coroziune s-a mărit prin alierea cu molibdenul, zirconiul, reniul, tantalul, niobiul, cromul şi manganul.
Caracterizarea dispozitivelor din titan (miniplăci, şuruburi) pentru fixarea fragmentelor.
Dispozitivele din titan (miniplăci, şuruburi) utilizate (fig.5), pentru fixarea fragmentelor. Sunt acoperite cu un strat de oxid de titan (TiO2) gros, dens şi omogen, care se înnoieşte spontan şi de sine stătător în mediul biologic chiar şi după aplicarea lui. Oxidul de titan este foarte rezistent, formând o peliculă, ce protejează metalul de atacul chimic agresiv al mediului organismului. Stratul dens de oxid, în contact cu ţesuturile, este practic insolubil, nu se eliberează ioni, ce ar putea reacţiona cu moleculele organice. Din cele menţionate rezultă următoarele caracteristici ale dispozitivelor din titan:
Ø sunt biocompatibile cu mediul biologic;
Ø nu se supun coroziunii în mediul ambiant şi biologic;
Ø nu provoacă reacţii alergice;
Ø nu sunt toxice;
Ø posedă bune proprietăţi mecanice;
Ø duritatea lor este înaltă, apropiată de cea a oţelului inoxidabil;
Ø miniplăcile din titan au o plasticitate mai înaltă vizavi de aliajele altor metale, se modelează şi se adaptează uşor, şi precis la conturul osului;
Ø datorită durităţii şi maleabilităţii înalte a metalului miniplăcile rezistă la solicitările de şoc;
Ø comparativ cu alte aliaje, miniplăcile din titan îşi păstrează configuraţia redată de relieful osos în timp (nu se desprinde de os sau nu revine la forma sa iniţială), în rezultat, şuruburile din titan rămân ancorate intim la os, rezistând la presiune;
Ø datorită elasticităţii apropiate de cea a osului, are loc transmiterea micromişcărilor către fragmentele în consolidare.
Dispozitivele din titan sunt radiocontraste. Reflectarea razelor X de către aliajele titanului este mai mică decât cea a altor aliaje, drept consecinţă imaginea (conturul) este mai clară.
Aceste caracteristici ale dispozitivelor de fixare a fragmentelor din titan, descrise în literatura de specialitate şi analizate de către noi la pacienţii în studiu, au demonstrat că miniplăcile şi şuruburile din titan se modelează uşor după relieful osos. Sunt bine tolerate de organism, nu au provocat complicaţii inflamatorii, iar proprietăţile lor mecanice au permis efectuarea osteosintezei funcţional stabile prin accesele endo- şi exooral, cu preluarea precoce a funcţiilor sistemului stomatognat.
Noi am utilizat şi firul metalic din oţel inoxidabil, în calitate de dispozitiv de fixare a fragmentelor. De regulă, aceste aliaje conţin crom, nichel, cobalt în diferite proporţii. Astfel, apar un şir de neajunsuri, comparativ cu cele din titan:
Ø sunt posibile alergii de contact, sensibilizarea organismului la metale;
Ø nu sunt rezistente la coroziune, drept urmare ionii metalului penetrează şi se acumulează în ţesuturi (acumularea lor depinde de perioada de retenţie);
Ø sunt toxice, provocând reacţii locale şi generale.

Fig.5. Setul de osteosinteză.
Atât în grupul de bază, cât şi în cel de referinţă, au fost unele complicaţii la pacienţii la care s-a utilizat firul metalic ca dispozitiv de fixare a fragmentelor (ruperea firului, deplasarea secundară a fragmentelor, dehiscenţa plăgilor, supurarea plăgii osoase). Aceste complicaţii pot fi cauzate şi de neajunsurile aliajelor din oţel inoxidabil menţionate.
INDICAŢIILE ŞI CONTRAINDICAŢIILE OSTEOSINTEZEI MANDIBULEI CU MINIPLĂCI DIN TITAN PRIN ACCES ENDOORAL
În baza observaţiilor clinice proprii şi datelor literaturii [24,25,26], am determinat că osteosinteza prin acces endooral cu miniplăci din titan, poate fi indicată în majoritatea cazurilor de fracturi ale mandibulei (fig.6). Ea este o perfecţionare a metodei de osteosinteză cu fir metalic prin acces endooral. Noi confirmăm faptul că această metodă de osteosinteză a mandibulei are indicaţii mult mai largi decât osteosinteza prin acces endooral cu fir metalic. Fixarea mai stabilă a fragmentelor cu preluarea precoce a funcţiilor mandibulei permite utilizarea miniplăcii din titan, în cazurile când este imposibilă utilizarea firului metalic. Indicaţiile pentru utilizarea acestei metode sunt determinate de:
Ø traumatismul minim (operaţia este mai puţin traumatică, periostul se decolează numai din partea corticalei externe, astfel dereglările de circulaţie fiind minime);
Ø durata scurtă a operaţiei;
Ø hemoragie minimă în cazul utilizării anestezicelor cu vasoconstrictori, chiar şi în cazul osteosintezei sub anestezie generală;
Ø formaţiunile anatomice importante (canalul mandibular, rădăcinile dinţilor) nu sunt obstacole pentru aplicarea miniplăcii, deoarece pot fi folosite şuruburi monocorticale;
Ø lipsa cicatricelor faciale;
Ø fixarea stabilă a fragmentelor în poziţia anatomică corectă în timpul operaţiei;
Ø menţinerea stabilă a fragmentelor în această poziţie pe toată perioada de consolidare;
Ø comparativ cu firul metalic, miniplaca asigură o imobilizare tridimensională a fragmentelor, iar două miniplăci aplicate în fiecare focar de fractură sporesc stabilitatea tridimensională;
Ø nu este necesară imobilizarea intermaxilară îndelungată;
Ø la utilizarea a două miniplăci în fiecare focar de fractură nu este necesară imobilizarea intermaxilară;
Ø este posibilă preluarea precoce a funcţiilor aparatului dentomaxilar cu integrarea pacientului în societate (la utilizarea unei singure miniplăci imobilizarea bimaxilară se înlătură în a 10-a – a 14-a zi, iar la utilizarea a două miniplăci în fiecare focar de fractură poate fi înlăturată imediat, postoperator);
Ø miniplaca din titan este bine tolerată de organism şi nu necesită înlăturarea ei (se evită operaţia suplimentară).
A.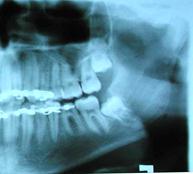 |
B. 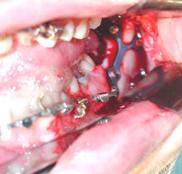 |
C.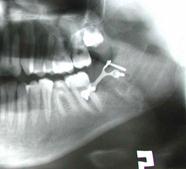 |
Fig. 6. Pacientul D. (A). Pe OP (ortopantomografie) se determină deplasare pronunţată în regiunea angulară stângă după tratamentul conservativ-ortopedic; (B) Fragmentele au fost fixate cu miniplacă în Y; (C) OP pacientului B. la a 21-a zi de la osteosinteză.
Vom enumera următoarele indicaţii pentru utilizarea acestei metode de osteosinteză:
Ø fracturile de mandibulă unilaterale, bilaterale şi multiple, fără semne de supurare a plăgii osoase, în limita arcadelor dentare şi regiunilor angulare, cu sau fără deplasarea fragmentelor până la 14–21 zile după fractură;
Notă! Fracturile de mandibulă în limita arcadelor dentare, fără deplasarea fragmentelor, tradiţional sunt tratate prin metode conservativ-ortopedice, ce necesită menţinerea imobilizării intermaxilare pe perioada formării calusului osos (21–28 zile). Tendinţele moderne de tratament al fracturilor de mandibulă prevăd preluarea precoce a funcţiilor mandibulei cu micşorarea perioadei incapacităţii de muncă. Numai osteosinteza funcţional-stabilă corespunde cerinţelor moderne de tratament al fracturilor de mandibulă;
Ø fracturile de mandibulă cu edentaţie totală sau parţială, însă dinţii restanţi nu pot asigura folosirea metodelor conservativ-ortopedice;
Ø fracturile de mandibulă cu interpoziţie de ţesuturi moi sau comprimarea fasciculului neurovascular alveolar inferior în urma deplasării fragmentelor;
Ø fracturi de mandibulă oblice;
Ø fracturi de mandibulă cu defecte osoase neînsemnate;
Ø fracturi de mandibulă multieschiloase care permit restabilirea continuităţii osoase (eschile mici sau care nu interesează integritatea mandibulei);
Ø fracturile de mandibulă la pacienţii cu contraindicaţii către imobilizarea intermaxilară (bolnavii psihici, TCC, patologii cerebrovascu-lare, etc.).
Limitarea indicaţiilor pentru osteosinteza mandibulei prin acces endooral cu miniplăci din titan este determinată de anumite condiţii şi factori:
Ø dificultatea aplicării dispozitivului de fixare în anumite cazuri clinice;
Ø aplicarea dispozitivului de fixare în focarul de fractură cu supuraţie poate menţine sau agrava inflamaţia, ceea ce va prelungi perioada de vindecare;
Ø traumatismul suplimentar nejustificat (la prezenţa plăgilor externe).
Contraindicaţiile acestei metode sunt:
Ø fracturile mandibulei cu localizare în regiunea ramului, apofizelor coronoide şi condiliene;
Ø complicaţiile inflamatorii ale focarului de fractură (supurarea plăgii osoase).
Notă! Pacienţii cu semne de supurare a plăgii osoase vor fi operaţi după cuparea fazei inflamatorii acute:
Ø defecte masive de os în regiunea proceselor alveolare;
Ø pacienţii cu patologii ale mucoasei cavităţii bucale;
Ø pacienţii cu limitarea deschiderii gurii (microstoma, patologii ale ATM. constricţii, etc.);
Ø fracturi vicios consolidate;
Ø fracturi multieschiloase, care nu permit restabilirea continuităţii osoase (eschile mari sau care interesează integritatea mandibulei);
Ø interpoziţia între fragmente ale ţesuturilor moi, eschilelor, dinţilor fracturaţi, care împiedică repoziţia;
Ø fracturile patologice de mandibulă (în inflamaţii, tumori, pseudotumori);
Ø prezenţa plăgilor externe (fractură deschisă extern);
Ø maladii de ordin general (hemoragie cerebrală, infarct, tumori maligne etc.).
INDICAŢIILE ŞI CONTRAINDICAŢIILE OSTEOSINTEZEI MANDIBULEI CU MINIPLĂCI DIN TITAN PRIN ACCES EXOORAL
Indicaţiile osteosintezei mandibulei prin acces exooral cu miniplăci din titan rezultă din contraindicaţiile osteosintezei mandibulei prin acces endooral cu miniplăci din titan:
Ø fracturile de mandibulă cu diversă localizare, când situaţia nefavorabilă a fragmentelor nu permite repoziţia lor satisfăcătoare prin acces endooral;
Ø fracturile mandibulei cu localizare în regiunea ramului, apofizelor coronoide şi condiliene;
Ø fracturile de mandibulă cu diversă localizare la pacienţii cu patologii ale mucoasei cavităţii bucale;
Ø fracturile de mandibulă la pacienţii cu limitarea deschiderii gurii (microstoma, patologii ale ATM, constricţii,etc.);
Ø fracturile vicios consolidate;
Ø fracturile multieschiloase;
Ø interpoziţia ţesuturilor moi, eschilelor, dinţilor fracturaţi între fragmente, care împiedică repoziţia;
Ø prezenţa plăgilor externe (fractura deschisă extern);
Ø fracturile patologice de mandibulă (în inflamaţii, tumori, pseudotumori).
Osteosinteza mandibulei cu miniplăci din titan prin acces exooral nu are contraindicaţii, dacă le excludem pe cele de ordin general (ictus, infarct, tumori maligne etc.). Prin această metodă poate fi soluţionată orice fractură de mandibulă, însă cu neajunsurile accesului exooral. Astfel, vom limita accesul exooral, pornind de la raţionamentul clinic al fiecărui caz în parte.
INDICAŢIILE ŞI CONTRAINDICAŢIILE OSTEOSINTEZEI MANDIBULEI CU FIR METALIC PRIN ACCES ENDOORAL ŞI CEL EXOORAL
Accesul endooral va avea indicaţii primordiale în funcţie de raţionamentul clinic. Numai în cazul când este contraindicat accesul endooral, se va recurge la accesul exooral.
Indicaţiile osteosintezei cu fir metalic prin acces endooral vor fi aceleaşi ca şi pentru osteosinteza cu miniplăci prin acces endooral, cu excepţia fracturilor oblice, fracturilor cu defect osos şi multieschiloase. În cazul fracturilor multieschiloase, se vor înlătura eschilele mici care au pierdut legătura cu ţesuturile moi, de altfel ele se vor sechestra. Fixarea fragmentelor cu defect de os conduce la apropierea lor cu deformarea mandibulei, dereglarea ocluziei şi deformări estetice. În fracturile oblice, când răsucim firul metalic, are loc alunecarea reciprocă a fragmentelor cu scurtarea mandibulei, care, de asemenea, cauzează dereglarea ocluziei şi deformări estetice. O contraindicaţie relativă vor fi şi fracturile cu supurare a plăgii osoase.
Astfel, în baza studiului literaturii şi analiza rezultatelor obţinute de noi, am constatat că osteosinteza prin acces endooral cu fir metalic are indicaţii restrânse. Limitarea indicaţiilor este condiţionată de prezenţa dinţilor pe fragmentele fracturate. Crearea canalelor de osteosinteză poate leza rădăcinile dinţilor, din acest motiv metoda poate fi utilizată în cazul ofertei osoase la marginea alveolară pentru aplicarea firului (prezenţa edentaţiei sau extracţia dintelui din linia de fractură) (fig.7).
A.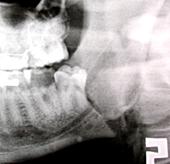 |
B.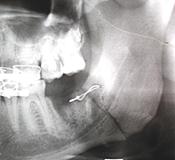 |
C.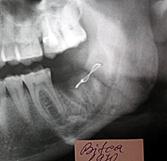 |
D.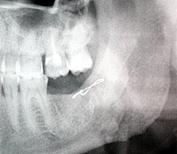 |
E.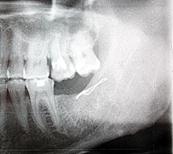 |
F. 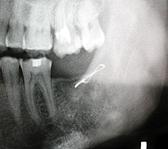 |
Fig. 7. Radiografia pacientului B. Osteosinteza mandibulei în regiunea angulară stângă cu fir metalic: A) fractura mandibulei în regiunea angulară din stânga cu deplasare pronunţată, B) postoperator, a doua zi după osteosinteză,
C) o lună postoperator, D) 6 luni postoperator, E) un an postoperator,
F) 4 ani postoperator.
Avantajele osteosintezei prin acces endooral cu fir metalic rezultă din posibilitatea efectuării ei, chiar la internarea pacientului. Metoda este simplă, rapidă, puţin traumatică şi nu necesită instrumentar special, însă poate fi aplicată doar la scurt timp de la traumatism, când cele două suprafeţe osoase apropiate între ele se menţin prin interdigitaţiile încă prezente.
Avantajele osteosintezei prin acces exooral cu fir metalic se reduc la posibilitatea manipulării într-un câmp operator mai mare şi posibilitatea fixării bicorticale a fragmentelor. Fixarea bicorticală este mai sigură, însă prin acces exooral se efectuează la marginea bazilară, ceea ce nu corespunde legilor biomecanicii mandibulei fracturate. Dezavantajele metodei sunt cauzate de fixarea instabilă a fragmentelor şi neajunsurile accesului exooral.
Firul metalic nu asigură o fixare stabilă a fragmentelor de mandibulă, de aceea el poate fi folosit numai în asociere cu alte sisteme de imobilizare.
Fixarea instabilă a fragmentelor, neajunsurile fizico-mecanice ale aliajului, imposibilitatea preluării precoce a funcţiilor mandibulei demonstrează imperfecţiunea metodei de osteosinteză a mandibulei cu fir metalic prin acces exooral, precum şi endooral (fig.8). La accesul exooral se mai adaugă şi traumatismul masiv, nejustificat, cu toate urmările şi complicaţiile posibile. De aceea metoda de osteosinteză a mandibulei cu fir metalic prin acces endooral şi exooral trebuie să rămână în umbră, cedând locul osteosintezei cu miniplăci, care este net superioară pentru avantajele sale. Însă metoda de osteosinteză cu fir metalic încă are „rădăcini” puternice alimentate de bogata experienţă acumulată în trecut de către medicii specialişti, de simplitatea şi rapiditatea manoperei chirurgicale.
A. |
B.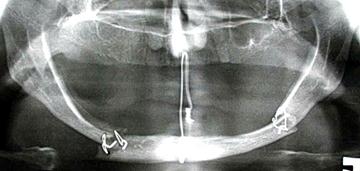 |
Fig. 8. Radiografiile pacientei P. Osteosinteza mandibulei în regiunea angulară stângă şi mentonieră dreaptă cu fir metalic. A) fractura mandibulei în regiunea angulară din stânga şi mentonieră dreaptă cu deplasare pronunţată, B) pe ortopantomografie la o lună postoperator se determină deplasarea secundară a fragmentelor.
Contraindicaţiile acceselor endo- şi exooral cu fir metalic sunt similare contraindicaţiilor acceselor endo- şi exooral cu miniplăci.
INDICAŢIILE ŞI CONTRAINDICAŢIILE OSTEOSINTEZEI MANDIBULEI CU ŞURUBURI DECALATE PRIN ACCES ENDOORAL ŞI CEL EXOORAL
Şuruburile decalate în osteosinteza mandibulei atât prin acces endooral, cât şi exooral vor fi utilizate în fracturile oblice transversale de mandibulă, unde nu-i posibilă utilizarea firului metalic, deoarece se produce o alunecare reciprocă a fragmentelor (fig.9). Şurubul decalat cu fixare bicorticală, de sine stătător sau în asociere cu fir metalic, asigură o fixare a fragmentelor mai stabilă decât firul metalic, dar mai slab decât miniplaca. Şurubul decalat nu vine să înlocuiască firul metalic sau miniplaca, el are o indicaţie concretă şi anume fracturile de mandibulă oblice în sens transversal. Alegerea accesului endooral, de asemenea, va fi preferabil. Numai în cazul când este contraindicat accesul endooral, se va recurge la cel exooral.
A.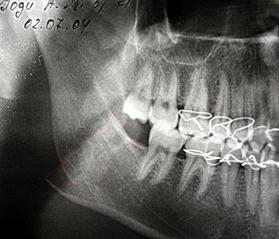 |
B.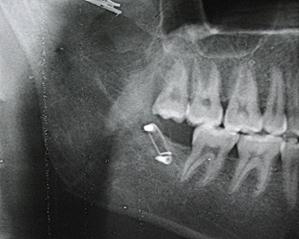 |
Fig. 9. Radiografiile pacientului G., A) se determină fractura oblică a mandibulei în regiunea angulară cu deplasare pronunţată care se menţine după tratamentul conservativ-ortopedic, B) postoperator în a 28-a zi, fragmentele sunt reduse în poziţia anatomică corectă şi fixate rigid cu şurub decalat, şurub monocortical şi fir metalic.
Contraindicaţiile acceselor endo- şi exooral cu şurub decalat sunt similare contraindicaţiilor acceselor endo- şi exooral cu miniplăci.
Analizând cele expuse anterior, este necesar a menţiona că metodele descrise de noi au indicaţii şi contraindicaţii concrete. Indicaţiile sunt limitate de un şir de condiţii care se referă la caracteristicile fizico-meca-nice ale dispozitivelor de fixare, tehnicii operatorii şi tabloului clinic al pacientului cu fracturi de mandibulă.
CONCLUZII
1. Osteosinteza mandibulei prin acces endooral contribuie la crearea condiţiilor optime pentru consolidarea fracturii, asigurând în dinamică evoluţia satisfăcătoare a tratamentului.
2. Accesul endooral este superior accesului exooral pentru avantajele sale, însă este limitat de unii factori: timpul de adresare, localizarea şi gravitatea fracturii.
3. Accesul exooral are un şir de neajunsuri, însă nu va fi neglijat, se va recurge la el atunci când osteosinteza prin acces endooral nu va fi posibilă.
BIBLIOGRAFIE
1. Voroneanu. M., Carmen. V., Gogălniceanu, D. Urgenţa în cabinetul stomatologic, Colecţia Chiron, Ed. Apollonia, Iaşi, 1998, p. 34–37.
2. Bolourian, R., Lazow, S., Berger, J. Transoral 2.0-mm miniplate fixation of mandibular fractures plus 2 week maxillomandibu-lar fixation: a prospective study. J. Oral Maxillofac. Surg. 2002. Feb. 60(2):167-70. State University of New York Health Science Center at Brooklyn/Kings County.
3. Cawood, JI. Small plate osteosynthesis of mandibular fractures. Br. J. Oral Maxillofac. Surg. 1985. Apr. 23(2), p.77–91.
4. Попов, С. А. Сравнительная оценка методов остеосинтеза нижней челюсти внутриротовым доступом: Дис. ... канд. мед. наук : 14.00.21. СПб., 1994, c. 143.
5. Champy, M., Pape, H.-D., Gerlach, K.-L. et. al. The Strasbourg miniplate osteosynthesis in: Oral and Maxillofacial Traumatology, Eds. E. Krüger and W. Schilli, Quintessence. Publishing Chicago, London, Berlin, Rio de Janeiro, Tokyo. Vol. II, 1986, p. 71–93.
6. Кучергин, В. В. Ортопедическое лечение переломов нижней челюсти. Вопросы клинической и профилактической медицины: Тез. науч. работ, посвящ. 30-летию Воен.-мед. фак. при Сарат. мед. ун-те. Саратов, 1995, c. 49–50.
7. Fordyce, AM., Lalani, Z., Songra, AK. et al. Intermaxillary fixation is not usually necessary to reduce mandibular fractures. J. Oral Maxillofac. Surg. Catherine Cookson Oral and Maxillofacial Unit, Newcastle General Hospital, Newcastle Upon Tyne, UK. Br. 1999, Feb, p. 52 –57.
8. Hoffman, WY., Barton, RM., Price, M. et. al. Rigid internal fixation vs. traditional techniques for the treatment of mandible fractures. Department of Surgery, University of California, San Francisco. J. Trauma. 1990. Aug. N. 30, vol. 8, p. 1032–1035.
9. Champy, M., Loddé, JP., Schmitt, R. et.al. Mandibular osteosynthesis by miniature screwed plates via a buccal approach. J. Maxillofac. Surg. 1978. Feb. 6(1), p.14–21.
10. Champy, M., Lodde, JP., Jaeger, JH. et. al. Ostéosynthèses mandibulaires selon la technique de Michelet. I.- Bases bioméchaniques. Rev. Stomat. Paris, 1976, p. 569.
11. Champy, M., Lodde, JP., Jaeger, JH. et.al. Ostéosynthè-ses mandibulaires selon la technique de Michelet.II. Présentation d'un nouveau matériel. Résultats. Rev. Stomat. Paris, 1976, p. 577.
12. Topalo V., Smericinschi E., Socolov S. Osteosinteza intraorală în tratamentul fracturilor de mandibulă. Culegere de lucrări dedicată aniversării a 50 de ani de la fondarea policlinicii municipale or. Chişinău, 1995, p. 69–70.
13. Williams, JG., Cawood, JI., Effect of intermaxillary fixation on pulmonary function Int. J. Oral Maxillofac. Surg. 19, 1990, p. 76.
14. Васильев, А. В., Попов, С. А. Уточнение показаний к оперативной фиксации отломков нижнeй челюсти металлически-ми пластинками. Вестн. хирургии, 1992, № 3, с. 368 –372.
15. Jung, F., Keßler, H., Pindur, G. et. al. Journal Clinical Hemorheology and Microcirculation. IOS Press. volume 21, Number 1/1999, p. 58 – 62.
16. Гусева, И. Е., Логинова, Н. К. Влияние адинамии нижней челюсти на кровоснабжение ее альвеолярной части. Восстановительная хирургия челюстно-лицевой области: Сб. материалов конф., посвящ. 90-летию со дня рождения проф. Ф. М. Хитрова. М., 1995, с. 111 – 114.
17. Krompecher, S. Adaptative changes of tissular metabolism depending upon local circulatory conditions. Arch Immunol Ther Exp (Warsz). 1966, 14(6) p. 787–792.
18. Бернадский, Ю. И. Травматология и восстановительная хирургия челюстно-лицевой области. Киев, 2002, с. 389.
19. Васильев, А. В. Лечение переломов ветви нижней челюсти. Автореферат диссертации на соискание ученой степени доктора медицинских наук. Работа выполнена в Санкт-Петербургской медицинской академии последипломного образования, научный консультант: чл.-кор. РАМН, з.д.н. РФ, д.м.н. профессор Владимир Александрович Козлов, Санкт-Петербург, 2001, с. 74 – 85.
20. Chele, N. Tratamentul complex al fracturilor de mandibulă prin administrarea complexului de aminoacizi Alvezin. Zilele facultăţii de medicină dentară. Iaşi, 2005, p. 31–33.
21. Колесников, С. Н. Коррекция гигиены полости рта у больных с внутриротовыми шинирующими конструкциями при межчелюстной фиксации. Ижевск, 1997, c. 47–52.
22. Masaki, K., Tamio, N., Genji, S. Effects of Maxillomandibular Fixation on Respiration. Journal of Oral and Maxillofacial Surgery, 1993, vol. 51, p. 992 –996.
23. SÎrbu D. Osteosinteza mandibulei prin acces endooral. Teza de disertaţie, 2008.
24. Topalo V., Sîrbu D. Particularităţile de tratament al pacienţilor cu fracturi de mandibulă şi edentaţii extinse. Anale ştiinţifice. Problemele Clinico-chirurgicale şi ale sănătăţii mamei şi copilului. Volumul III, ediţia IV. Zilele Universităţii, 16–17 octombrie 2003, p. 388–392.
25. SÎrbu D. Particularităţile osteosintezei mandibulei în regiunea angulară prin acces endooral şi transfacial. Anale ştiinţifice. Volu-mul 3. Problemele clinico-chirurgicale şi ale sănătăţii mamei şi copilului. Zilele Universităţii, 14–16 octombrie. Ediţia 5. Chişinău, 2004, p. 686 – 692.
26. SÎrbu D., Topală V., Pălărie V., Zănoagă, O. Indicaţiile imobilizării intermaxilare la pacienţii cu osteosinteză a mandibulei prin acces endooral. Anale ştiinţifice, ediţia VII, Probleme clinico-chirurgicale, vol. IV, 2006, p. 347–352.
27. Sîrbu, D. Osteosinteza mandibulei în fracturi oblice prin acces endooral. Anale ştiinţifice, ediţia VI, Probleme clinico-chirurgicale, vol. IV, 2005, p.706–709.