Ministerul Sănătăţii al Republicii Moldova
Universitatea de Stat de medicină şi farmacie
Nicolae Testemiţanu
Dumitru Sîrbu
CONDUITA ÎN TRATAMENTUL PACIENŢILOR
CU FRACTURI DE MANDIBULĂ
(Recomandare metodică)

CHIŞINĂU
Centrul Editorial-Poligrafic Medicina
2011
CZU 616.716.4-001.5(076.5)
S 60
Aprobat de Consiliul Metodic Central al USMF
Nicolae Testemiţanu, proces-verbal nr.1 din 5.XI.2010
Autor: Dumitru Sîrbu, doctor în medicină, conferenţiar universitar
Recenzenţi: Ion Lupan, şef catedră Stomatologie Pediatrică, doctor habilitat în medicină, profesor universitar
Nicolae Chele, doctor în medicină, conferenţiar universitar
Redactor: Lidia Câssa
Machetare computerizată: Vera Florea
|
ISBN 978-9975-913-38-6. © CEP Medicina, 2011
© D. Sîrbu, 2011
INTRODUCERE
Prin poziţia anatomică a mandibulei în cadrul viscerocraniului, fracturile ei sunt cele mai frecvente interesări traumatice privind oasele feţei (70–80%) [Timoşca G., 1992, Александров Н., 1996, Бернадский Ю., 2002]. Ele se află într-un raport de 3/1–5/1 cu fracturile maxilarului superior, fapt determinat de poziţia sa proeminentă, de forma sa şi de existenţa unor zone cu rezistenţă osoasă redusă. Astfel, un agent vulnerant cu forma, forţa, viteza şi suprafaţa de contact, precum şi locul impactului, produce diverse tipuri anatomo-topografice de fracturi (incomplete, complete, cu deplasare şi fără, etc.) [Costin P., 2002]. Sexul masculin este cel mai afectat (60–80%), îndeosebi persoanele între 20–40 ani.
Tratamentul fracturilor de mandibulă necesită sustragerea pacienţilor de la activitatea de muncă pentru o perioadă îndelungată, având consecinţe negative asupra sferei psiho-emoţionale [Gogâlniceanu D., 1994, Şcerbatiuc D, 1995, Hâţu D., 2000, Hull A., 2003]. Destul de frecvent tratamentul este conservativ prin utilizarea diverselor procedee şi dispozitive ortopedice [Лукьяненко, В., 1976, Pape H., 1980, Лосев Ф., 1994, Şcerbatiuc D., 1995, Кучергин В., 1995., Топало V., 1995, Чергештов Ю., 1998, Рябоконь Е., 1999, Ouatu V., 1999, Рафф А., 2000, Hâţu D., 2001]. În situaţiile în care este imposibilă reducerea deplasării şi fixarea fragmentelor în poziţie corectă, se efectuează osteosinteza [Малышев В., 1981, Сагандыков Х., 1990, Балина В., 1994, Şcerbatiuc D., 1995, Артюшкевич А., 1997, Greenberg A., 1998, Чеботарев С., 1999, Безрукова В., 2000, Гуцан А., 2001, Gotcher J., 2002, Бернадский Ю., 2002, Stacey D., 2006]. Atât tratamentul ortopedic, cât şi cel chirurgical prevăd imobilizarea mandibulei prin blocaj intermaxilar pe perioada necesară consolidării osoase, uneori destul de îndelungată [Champy M., 1975, Pomatto E,. 1988, Andres J., 1992].
De regulă, osteosinteza mandibulei se efectuează prin acces exooral [Cawood J., 1985, Gerlach, K.,1989, Pape, H., 1989, Васильев А., 1992, Попов C., 1994, Pereira M., 1995, Şcerbatiuc D., 1995, Pistner H., 1996, Topalo V., 2001]. Unul dintre neajunsurile acestui acces către focarul de fractură este traumatismul exagerat al ţesuturilor moi perimandibulare cu consecinţele respective. Alt inconvenient al accesului exooral este cicatricea cutanată postoperatorie. Aceasta, având o repercusiune asupra stării psiho-emoţionale a pacienţilor, deseori conduce la apariţia complexelor de imperfecţiune, mai ales la persoanele tinere [Hâţu D., 2000, Hull, A., 2003]. În opinia noastră aceste neajunsuri pot fi evitate, dacă osteosinteza se efectuează prin acces endooral. Particularităţile anatomice ale regiunii oro-maxillo-faciale, după părerea noastră [Topalo V., 2003, Sîrbu D., 2005], permit a efectua osteosinteza prin acces endooral. Rezerva chirurgilor pentru accesul endooral până în prezent era determinată de câmpul vizual insuficient şi de lipsa instrumentarului adecvat. Noi am elaborat procedee, care facilitează realizarea acestei intervenţii chirurgicale.
METODE DE TRATAMENT AL FRACTURILOR DE MANDIBULĂ
Acordarea ajutorului medical pacienţilor cu fracturi de mandibulă prevede restabilirea formei şi funcţiei, crearea condiţiilor opti-me pentru vindecare şi preîntâmpinarea complicaţiilor septice. În acest scop, încă la etapa acordării primului ajutor medical, se efectuează un complex de măsuri curative: imobilizarea sigură a fragmentelor, administrarea tratamentului medicamentos, crearea condiţiilor pentru alimentarea pacienţilor şi igiena cavităţii bucale, pentru preîntâmpinarea complicaţiilor [1,14, 20,24,26].
Metodele de tratament al fracturilor de mandibulă se pot clasifica în două grupuri: ortopedice şi chirurgicale.
TRATAMENTUL ORTOPEDIC AL FRACTURILOR DE MANDIBULĂ
Tratamentul ortopedic al fracturilor de mandibulă se poate consi-de-ra ca unul de bază, fiind instituit iniţial la toţi pacienţii. Relatări despre tratamentul ortopedic al fracturilor de mandibulă întâlnim din cele mai străvechi timpuri. Astfel, "papirusul descoperit de Eber, copiat în jurul anului 1550 î.e.n., conţine date despre tratamentul fracturilor de maxi-lare. În cărţile lui Hippokrates (aproximativ 460–377 î.e.n.) sunt prezentate fracturile şi luxaţia de mandibulă. Ligatura în opt, numită "ligatura lui Hippokrates", este utilizată şi în prezent pentru imobilizarea provizorie a fracturilor de maxilare. În Roma antică Cornelius Celsus (sec.I) în cartea "De Re Medica" a descris reducerea fracturilor de maxilare. Claudius Galenus (sec. II) a introdus fronda mentonieră. Părintele chirurgiei Ambroise Pare (1510–1590) a descris metode de imobilizare a fracturilor de maxilare. În lucrarea "Le chirurgien dentiste ou traite des dents" (1728) P.Fauchard a examinat fracturile de maxilare. Cele mai mari progrese în traumatologia dento-maxillo-facială s-au realizat după Primul şi al Doilea Război Mondial "(citat din G. Timoşca, C. Burlibaşa. Chirurgie buco-maxillo-facială. Chişinău, 1992, p.14–25) [15]. Un impuls către dezvoltarea tratamentului fracturilor de maxilare au servit lucrările lui С.С Тигерштедт din 1915 [23,24,25]. El a propus câteva variante de atele dentare din sârmă de aluminiu, cu ajutorul cărora erau trataţi majoritatea pacienţilor cu fracturi de maxilare. Aceste atele şi-au păstrat importanţa până în prezent şi în diferite variante continuă să fie utilizate de către medici.
La alegerea metodelor de imobilizare este necesar de a lua în considerare caracterul liniei de fractură, relaţiile ei cu arcada dentară, starea şi numărul rădăcinilor dinţilor din linia de fractură. În prezent fracturile de mandibulă, de cele mai dese ori, sunt tratate conservativ, prin diferite dispozitive şi aparate confecţionate de medic sau în laborator, dispozitive prefabricate, care se pot adapta [4,8,10,11,22].
De menţionat că nici una din metodele de tratament ortopedic nu corespunde cerinţelor şi principiilor contemporane de tratament al fracturilor de mandibulă, întrucât au un şir de dezavantaje [5,6,21,27,30]:
Ø prin aceste metode nu obţinem o repoziţie precisă a fragmentelor şi menţinerea lor în poziţia corectă, mai ales la localizarea fracturilor posterior de arcadele dentare sau la pacienţii edentaţi;
Ø există unele forme clinice de fracturi de mandibulă, mai ales edentate sau în zonele lipsite de dinţi: unghiul, ramul ascendent în care dispozitivele de imobilizare bimaxilară nu dau rezultatele dorite sau nici măcar nu sunt aplicabile ca sisteme unice de imobilizare;
Ø pentru consolidarea fragmentelor este necesară o imobilizare intermaxilară îndelungată, ce fixează mandibula în ocluzie centrică. Ocluzia centrică nu este poziţia de repaus fiziologic şi, menţinută un timp îndelungat, conduce la creşterea pasivă a tensiunii în muşchii masticatori şi la modificări în ATM, în aparatul dento-maxilar, extruzii şi intruzii, deplasări dentare;
Ø în unele situaţii critice imobilizarea intermaxilară trebuie înlăturată favorizând deplasările repetate (la politraumatizaţi care necesită anestezie generală) sau nu este posibil de instalat (la pacienţii cu secreţii bronşice abundente sau cu reflexe de vomă, la pacienţii cu traumatisme asociate craniocerebrale, la pericol de asfixie, la transportarea pacienţilor, uneori la copii şi vârstnici);
Ø suprimarea la nevoie a sistemului de imobilizare este anevoioasă. Apare pericolul de asfixie. De aceea acestor pacienţi li se recomandă să poarte cu ei foarfece de sârmă, pentru înlăturarea de urgenţă a blocajului intermaxilar rigid;
Ø în cazul pacienţilor cu afecţiuni respiratorii cronice sau acute, concomitente traumatismului, imobilizarea bimaxilară va fi suportată cu greu;
Ø creează dificultăţi respiratorii pacienţilor care muncesc fizic, de aceea ei nu-şi pot relua activitatea în perioada blocajului;
Ø dispozitivele de imobilizare bimaxilară conduc la modificări de fonaţie, producând discomfort pacienţilor cu activităţi socio-economice;
Ø la unii pacienţi se determină un sindrom de malnutriţie, ceea ce se răsfrânge şi asupra duratei procesului de vindecare;
Ø creează probleme de întreţinere a igienei orale şi halenă atât pentru pacienţi, cât şi pentru anturaj. Din această cauză, pacienţii trebuie instruiţi şi convinşi de necesitatea toaletei orale după fiecare masă;
Ø din cauza igienei orale respectate insuficient, pot apărea diverse patologii dentare (carie, pulpită, periodontită, deplasări dentare), paradontale (gingivită, paradontită), ale mucoasei cavităţii bucale (stomatite, glosite);
Ø osteomielita traumatică la utilizarea acestor metode de tratament constituie, după unii autori, 6%–3,75% din cazuri.
Ø imobilizarea intermaxilară este contraindicată unor pacienţi. În acest grup intră pacienţii care suferă de epilepsie cu accese periodice, pacienţii cu dereglări ale funcţiei locomotorii şi psihice, pacienţii dependenţi de alcool şi droguri, pacienţii cu status general somatic compromis, de asemenea cei cu dereglarea funcţiei de masticaţie (anchiloza ATM, contractura musculară, constricţia ţesuturilor moi ).
Şirul lung al succeselor metodelor ortopedice de imobilizare a fracturilor de mandibulă şi verificarea în timp a eficienţei lor face ca acestea să nu fie neglijate. Simplitatea, riscul diminuat intraoperator şi postoperator, precum şi costul mai redus pledează în favoarea lor. Metodele în cauză nu au nevoie de un personal cu calificare specializată. Totuşi, fără îndoială, în prezent metodele chirurgicale de tratament al fracturilor de mandibulă sunt apreciate şi utilizate mai pe larg. Aceasta se datorează avantajelor determinate de reducerea deschisă a fragmentelor, de progresul important, pe care l-au făcut cercetările din ultimii ani în acest domeniu. Toate acestea contribuie la faptul că metodele chirurgicale să devină mai rapide, mai sigure, mai accesibile şi mai economice. Cu toate avantajele fiecăreia dintre ele, în practica curentă apar multe situaţii în care combinarea metodelor ortopedice cu cele chirurgicale devine obligatorie pentru rezolvarea corespunzătoare a cazului.
TRATAMENTUL CHIRURGICAL AL FRACTURILOR DE MANDIBULĂ (OSTEOSINTEZA)
Vom lua în considerare, că fixarea fragmentelor prin metode chirurgicale nu este o intervenţie indiferentă pentru pacient, ci dimpotrivă, se consideră ca un traumatism suplimentar fizic şi moral. Scopul tratamentului contemporan al pacienţilor cu fracturi de mandibulă constă în restabilirea integrităţii anatomice corecte, cu preluarea precoce a funcţiilor şi afectarea minimă a sferei psiho-emoţionale.
Marea majoritate a metodelor de osteosinteză a mandibulei descrise în literatura de specialitate (Е.Ш. Магарилл, 1966; Ю.И. Бернадский, 1973; В.А. Малышев, 1973; П.З Аржанцев, 1975; Б.Д. Кабаков, В.А. Малышев, 1985; Krueger, Schilli W., 1982, A.Guţan) sunt efectuate şi actualmente prin acces exooral. Prin acces exooral nu întâmpinăm difi-cultăţi la realizarea mano-perelor chirurgicale, având un câmp operator suficient şi bine vizibil. Accesul exooral are şi un şir de dezavantaje:
Ø provoacă un traumatism exagerat al ţesuturilor moi în timpul inciziei, decolării şi scheletării fragmentelor, care pe fondul traumatismului mecanic suportat deprimă şi mai mult starea generală şi locală a pacientului. Se dereglează microcirculaţia în zona focarului de fractură, cauzând hipoxia ţesuturilor. Aceasta din urmă are drept consecinţă parcurgerea osteogenezei pe cale enhondrală, când calusul osos trece printr-o etapă netipică pentru mandibulă – etapa de cartilaj. Deci, are loc o întârziere a formării calusului osos angiogen;
Ø măreşte perioada de vindecare;
Ø sporeşte probabilitatea complicaţiilor;
Ø este posibilă traumatizarea formaţiunilor anatomice importante (ex: r. marginal al mandibulei (n.VII), a. şi v. facială, v. retromandibulară, eventuale pareze ale muşchilor mimici, traumatizarea glandei parotide, glandei submandibulare);
Ø fixarea fragmentelor se efectuează la marginea bazilară, ceea ce nu corespunde biomecanicii mandibulei fracturate (Champy, 1978), iar fixarea corectă la marginea alveolară necesită o scheletare mai pronunţată;
Ø timp mai îndelungat al operaţiei;
Ø suturarea stratificată a plăgii exoorale necesită o durată mai mare de timp, iar adaptarea marginilor plăgii este mai pretenţioasă din punct de vedere estetic faţă de cea endoorală;
Ø apariţia cicatricelor cutanate postoperatorii, care, inevitabil, conduce la defect estetic. Aceasta din urmă are o repercusiune negativă asupra sferei psiho-emoţionale a pacienţilor;
Ø operaţie repetată, mai greu de realizat, comparativ cu accesul endooral (uneori este necesară înlăturarea dispozitivelor de fixare a fragmentelor).
Aceste neajunsuri demonstrează actualitatea studierii şi perfecţionării în continuare a metodelor noi de tratament chirurgical cu traumatism minim, ce asigură preluarea precoce a funcţiilor, cu complicaţii minime şi rezultat estetic favorabil.
Actualmente, în literatura de specialitate sunt descrise câteva metode de osteosinteză a mandibulei prin acces endooral. Cea mai răspândită metodă de osteosinteză prin acces endooral încă recent era cea cu fir metalic. Cu firul metalic fragmentele pot fi fixate monocortical sau bicortical. Şi în Republica Moldova în clinica de chirurgie oro-maxillo-facială a fost utilizată metoda de osteosinteză cu fir metalic, prin acces endooral (Topalo V., Smiricinschi E.) [18], însă nu a obţinut întrebuinţare largă.
Osteosinteza mandibulei prin acces endooral cu fixarea miniplăcilor din titan pe linia optimă de osteosinteză, după părerea unor autori, nu necesită imobilizare bimaxilară în continuare. Astfel, devine posibilă preluarea precoce a funcţiilor prin înlăturarea imobilizării intermaxilare chiar imediat postoperator [1,2,3,9,25,28]. Aceasta asigură alimentaţia fiziologică, respectarea igienei cavităţii bucale şi condiţii optime pentru ventilaţia pulmonară, deci preîntâmpină toate neajunsurile imobilizării intermaxilare descrise anterior.
Tehnica operaţiei prin această metodă cere de la chirurg anumite abilităţi şi respectarea obligatorie a recomandărilor metodice. Metoda este răspândită pe larg şi se bucură de recunoştinţă în viziunea multor specialişti (Cawood J., 1985; Khouri M. Champy, M.,1986; Ikemura K., Hiduka H., Eton T et al., 1988; Hillerup S., Nattestad A., 1988; Takenashita G. et al. 1989) [2,3,7,8,9,29]. Cu toate acestea, unii autori recomandă utilizarea limită a acestei metode în anumite situaţii clinice ale fracturilor de mandibulă. Ex: fracturi de mandibulă complicate cu proces inflamator sau când este posibilă aplicarea tehnicii unei metode mai simple. M.Champy (1986), Pape H.D. şi Gerlach K.L, Railean S.[3,11] recomandă aplicarea metodei cu precauţie la pacienţii până la 13 ani, pentru a nu fi lezaţi mugurii dinţilor permanenţi. De asemenea, metoda nu este recomadată în cazul fracturilor însoţite cu defect de ţesuturi moi, în fracturi infectate şi la pacienţii cu dereglări ale coagulării sângelui. Gerlach K. şi colab. (1983), utilizând în practică această metodă de tratament, menţionează că complicaţiile postoperatorii au fost întâlnite în 13,5% din cazuri (dehiscenţa plăgii, fistule, abcese, traumatizarea rădăcinilor dentare, deplasarea fragmentelor, dereglarea ocluziei, osteomielită traumatică). Acest procent este destul de mare şi, în opinia noastră, astfel de complicaţii, cum ar fi dereglările de ocluzie şi deplasarea fragmentelor, sunt condiţionate de forţele ce acţionează asupra mandibulei. Considerăm că o singură miniplacă propusă de către aceşti autori, plasată pe linia optimă de osteosinteză, nu neutralizează aceste forţe în regiunea corpului şi cea angulară a mandibulei.
În R. Moldova metoda de osteosinteză a mandibulei cu miniplăci din titan s-a aplicat mai târziu în comparaţie cu alte ţări (Topalo V.,.1999) [19]. Această metodă s-a implementat destul de lent. Specialiştii erau rezervaţi faţă de miniplăcile din titan, după părerea noastră, din motivul că acestea nu se produc în ţară, iar firmele producătoare de peste hotare le propun la un preţ înalt, inaccesibil pentru pacienţii noştri. Aveau atitudine precaută pentru o metodă nouă, instrumentar şi manopere chirurgicale diferite de cele clasice. De asemenea, aplicarea miniplăcilor se efectua prin acces exooral cu toate dezavantajele sale. Din această cauză şi în clinica de chirurgie oro-maxillo-facială din R. Moldova a devenit necesa-ră studierea şi elaborarea noilor metode de osteosinteză ale mandibulei.
În baza celor relatate, putem conchide, că principiile tratamentului contemporan al fracturilor de mandibulă suferă schimbări odată cu: evoluţia metodelor de tratament, dezvoltarea progresului tehnico-ştiinţific, apariţia noilor cerinţe din partea societăţii. Astfel, putem enumera următoarele principii contemporane [12,13,16,17, 28]:
Ø repoziţia anatomică corectă a fragmentelor;
Ø asigurarea unui contact intim între fragmente;
Ø fixarea rigidă, stabilă a fragmentelor, care exclude mobilitatea lor sau deplasarea secundară pentru toată perioada necesară consolidării fragmentelor. Dacă se respectă această condiţie, nu este necesară imobi-lizarea intermaxilară;
Ø tactica dintelui din linia de fractură;
Ø tratamentul medicamentos prevede preîntâmpinarea complicaţiilor în perioada de consolidare. Se indică preparate antibacteriene, medicamente care îmbunătăţesc proprietăţile reologice ale sângelui şi microcirculaţia tisulară, preparate antihistaminice, imunomodulatorii, preparate ce stimulează osteogeneza;
Ø crearea condiţiilor pentru alimentaţia parenterală şi igiena cavită-ţii bucale;
Ø preluarea precoce treptată a solicitării funcţionale.
Pentru ameliorarea eficacităţii tratamentului chirurgical al pacienţilor cu fracturi de mandibulă, noi am luat în considerare aceste principii. Numai respectarea lor asigură o vindecare osoasă primară în termene optimale.
CONDUITA ÎN TRATAMENTUL PACIENŢILOR CU FRACTURI DE MANDIBULĂ
Multitudinea situaţiilor clinice posibile ale fracturilor de mandibulă face dificilă alegerea tacticii de tratament. Apariţia noilor metode de tratament ortopedic şi chirurgical, a dispozitivelor de fixare a fragmentelor şi nu în ultimul rând a cerinţelor pacienţilor la o reabilitare precoce pentru integrarea mai rapidă în societate, de asemenea pune specialiştii în domeniu la o dilemă în alegerea metodelor optime de tratament ce ar corespunde principiilor contemporane.
Propunem diverse algoritme de tratament al pacienţilor cu fracturi de mandibulă (algoritmele 1–5). Ele ajută medicii practicieni, mai cu seamă pe cei tineri, să se orienteze în terminologia de specialitate, ajută specialiştii în domeniu în alegerea metodei optime de tratament.
Algoritmele propuse ale conduitei în tratamentul fracturilor de mandibulă au drept bază sinteza rezultatelor tratamentului chirurgical prin accesele endooral şi exooral la 142 de pacienţi cu fracturi de mandibulă. Au fost examinaţi, operaţi şi supravegheaţi aceşti pacienţi în perioada anilor 2002–2008. Fixarea fragmentelor s-a efectuat cu fir metalic, şuru-buri, miniplăci cu şuruburi. În funcţie de accesul la focarul de fractură, pacienţii au fost separaţi în două grupuri: grupul de studiu l-au constituit 95 de pacienţi, operaţi prin acces endooral, grupul de referinţă – 47 de pacienţi operaţi prin acces exooral.
Pacienţii cu fracturi de mandibulă se examinează clinic şi paraclinic pentru stabilirea diagnosticului. Acordarea ajutorului medical pacienţilor cu fracturi de mandibulă prevede restabilirea formei şi funcţiei, crearea condiţiilor optime pentru vindecarea şi prevenirea complicaţiilor septice. În acest scop, încă la etapa acordării primului ajutor medical, se efectuează un complex de măsuri curative: imobilizarea sigură a fragmen-telor, administrarea tratamentului medicamentos, crearea condiţiilor pentru alimentarea pacienţilor şi igiena cavităţii bucale. Tratamentul ortopedic al fracturilor de mandibulă se poate considera ca unul de bază, fiind instituit iniţial la toţi pacienţii prin imobilizarea curativă intermaxilară cu diverse dispozitive.
Pregătirea preoperatorie a pacienţilor a inclus:
Ø examenul clinic subiectiv şi obiectiv, paraclinic de laborator şi radiologic;
Ø consultaţia altor specialişti;
Ø stabilirea diagnosticului şi planului de tratament;
Ø tratamentul medicamentos care prevede preîntâmpinarea complicaţiilor. Se indică preparate antibacteriene, medicamente care îmbunătăţesc proprietăţile reologice ale sângelui şi microcirculaţia tisulară, preparate antihistaminice, imunostimulanţi, preparate ce stimulează consolidarea fragmentelor, tratament medicamentos concordat cu alţi specialişti la prezenţa afecţiunilor asociate, combinate sau concomitente de ordin general;
Ø în perioada preoperatorie pacienţii sunt examinaţi de către medicul anesteziolog pentru evaluarea posibilităţii anesteziei generale prin intubare nazotraheală. Intubarea nazotraheală, conform părerii noastre, este optimă pentru efectuarea osteosintezei mandibulei prin acces endooral.
Ø prelucrarea chirurgicală primară a fracturii include:
· aplicarea atelelor confecţionate individual sau standard la maxilă şi mandibulă la toţi pacienţii dentaţi în vederea rezolvării fracturii prin metoda conservativ-ortopedică;
· repoziţia – repunerea manuală, instrumentală sau ortopedică în poziţie anatomică corectă a fragmentelor deplasate. Se efectuează sub anestezie locală înainte de imobilizarea intermaxilară. Dacă nu se reuşeşte repoziţia fragmentelor unimomentan, ele pot fi repuse treptat în timp, cu ajutorul tracţiunii elastice;
· imobilizarea – menţinerea fragmentelor în poziţie anatomică corectă prin fixarea elastică sau rigidă a mandibulei în ocluzie centrică pentru perioada necesară consolidării;
· fixarea fragmentelor;
· tactica dintelui din linia de fractură.
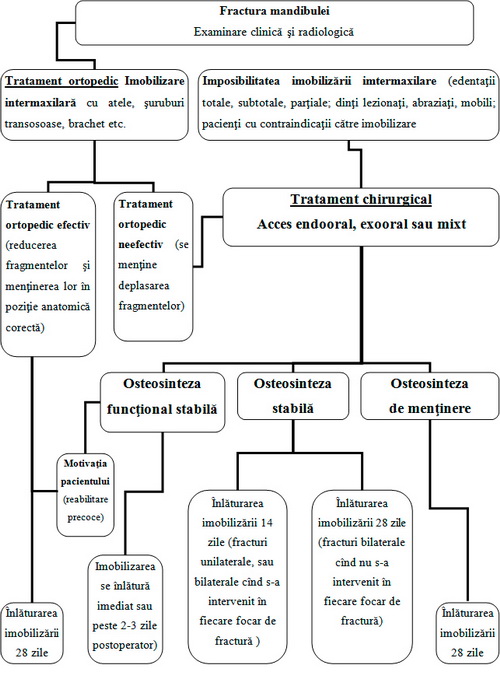
În cazul reducerii deplasării şi menţinerii fragmentelor în poziţie anatomică corectă apreciată clinic şi la radiografia de control, vom considera tratamentul ortopedic efectiv. Pentru consolidarea fragmentelor vom menţine imobilizarea intermaxilară pentru 21–28 zile.
Imposibilitatea reducerii deplasării fragmentelor cu diverse atele sau alte procedee ortopedice (adresare tardivă, fracturi complicate multieschiloase, oblice, interpoziţia ţesuturilor moi, dinţi, eschile, fracturi patologice) a fost considerată indicaţie către osteosinteză. De asemenea indicaţie către osteosinteză este imposibilitatea imobilizării intermaxilare (edentaţii totale, subtotale, parţiale; dinţi lezionaţi, abraziaţi, mobili) sau contraindicaţii către imobilizare (pacienţi ce suferă de epilepsie cu accese periodice, pacienţi cu dereglări ale funcţiei locomotorii, cu dereglări psihice, pacienţii cu boli de ordin general, de asemenea cu anchiloza ATM, contractura musculară, constricţia ţesuturilor moi etc.). Tratamentul chirurgical primar se va efectua şi în cazul imposibilităţii instalării dispozitivelor ortopedice (edentaţii totale, subtotale, parţiale; dinţi mobili; dinţi abraziaţi, lezionaţi, pacienţi cu contraindicaţii către imobilizare).
Pentru micşorarea perioadei de imobilizare, chiar şi în cazul tratamentului ortopedic efectiv, la dorinţa pacienţilor se poate recurge la osteosinteză. Numai prin osteosinteză fragmentele pot fi fixate suficient de stabil, fapt ce permite înlăturarea imobilizării intermaxilare imediat postoperator cu preluarea precoce a funcţiilor mandibulei.
CONDUITA FAŢĂ DE DINŢII DIN FOCARUL DE FRACTURĂ
În funcţie de situaţia clinică, vom avea o decizie radicală sau coservativă faţă de dinţii din focarul de fractură. Este condiţionată această decizie de ruperea fasciculului vasculo-nervos al dintelui intact, care suferă un proces de necroză pulpară, devenind ulterior el însuşi un izvor septic pentru focarul de fractură. Dinţii cu procese patologice periapicale pot fi sursă de infecţie cu diseminarea procesului infecţios în focarul de fractură. Dinţii mobili, dinţii fracturaţi pot fi conductori ai mediului septic bucal către focarul de fractură. Totodată, dinţii de pe fragmentul distal, prin antagonism cu omonimii superiori se vor opune deplasărilor secundare ale fragmentului respectiv. Iar extracţia unui dinte frontal poate conduce la complexe de imperfecţiune mai ales la persoanele tinere.
Aşadar, pentru a determina conduita faţă de dintele din focarul de fractură, prin examen clinic şi radiologic, vom stabili rolul lui funcţional şi fizionomic, aportul său în contenţia fragmentelor, precum şi pericolul de dezvoltare a complicaţiilor infecţioase.
Rolul dintelui în contenţia fracturii. Fragmentul, care conţine dintele, are un relief convex datorită conturului rădăcinii dintelui sau coroanei lui (dacă dintele este inclus), iar fragmentul opus are un relief concav reprezentat de forma restului de alveolă. Astfel, cele două suprafeţe ale fragmentelor uşor se suprapun în poziţie corectă, după feno-menul matricei şi patricei, opunându-se rotaţiilor şi deplasărilor în sens orizontal. În regiunea procesului alveolar, după extracţia dintelui din linia fracturii, vor rămâne doar cele două corticale – internă şi externă cu suprafeţe înguste greu de suprapus exact. Din aceste motive, dintele cu indicaţii relative către extracţie din focarul de fractură va fi menţinut pentru contenţia fracturii timp de 2 săptămâni până la formarea calusului fibros, capabil să menţină fragmentele. Dacă dintele are stabilitate bună şi sub supraveghere şi protecţia antimicrobiană va depăşi perioada de imobilizare, va fi păstrat. După înlăturarea imobilizării, dintele în cauză este extras sau tratat endodontic. În fracturile de corp şi angulare ale mandibulei, prezenţa dinţilor pe fragmentul mic va împiedica deplasările în sens vertical, prin antagonismul cu omonimii superiori.
Stabilitatea sau mobilitatea dinţilor din focarul de fractură. Dinţii mobili din focarul de fractură nu au şansa să devină stabili după tratament. Ei vor servi ca conductori ai mediului septic bucal către focarul de fractură, mărind frecvenţa complicaţiilor septice. Astfel, chiar dacă dintele este integru, dar mobil, el se va fi extras. Dinţii stabili din focarul de fractură vor fi păstraţi. Ei vor fi utilizaţi la aplicarea sistemelor de imobilizare. În pofida faptului că un astfel de dinte prezintă distrucţie coronară şi nu are antagonism cu omonimii superiori, el va contribui la contenţia fracturii prin relieful său radicular şi merită a fi păstrat timp de 2 săptămâni.
Dinţii cu procese patologice. Dinţii cu proces patologic periapical din focarul de fractură indiferent de starea lor de integritate şi stabilitate sunt extraşi pentru preîntâmpinarea complicaţiilor septice. Vor fi extraşi de asemenea şi dinţii cu procese periapicale din vecinătatea focarului de fractură.
Rolul funcţional al dinţilor din focarul de fractură. Dinţii au un rol important în masticaţie. Păstrarea dinţilor din focarul de fractură este indicată când ei sunt stabili, intacţi şi fără procese patologice periapicale, sub protecţia antibiotică şi tratament endodontic după consolidarea fracturii.
Rolul fizionomic al dinţilor din focarul de fractură. Dinţii frontali au un rol fizionomic şi fonetic. Extracţia lor creează pacienţilor complexe de imperfecţiune, prin lipsa lor şi atrofii pronunţate de os în timp, care se recuperează cu greu. Dinţii frontali, ca şi cei laterali, vor fi păstraţi sub supraveghere şi protecţie antibiotică cu tratament endodontic după consolidarea fracturii.
În cazul când focarul de fractură este supus osteosintezei, dinţii din focarul de fractură, ce nu prezintă interes fizionomic sau funcţional, se extrag. Dinţii vor fi extraşi înainte de repoziţia fragmentelor. Dacă sunt mai multe fracturi în care nu se efectuează osteosinteza, dinţii vor fi supravegheaţi. Prin urmare, tactica medicului faţă de dinţii din focarul de fractură poate fi variată şi depinde de diferite situaţii clinice. Fiecare pacient a fost examinat minuţios clinic şi radiologic şi i s-a aplicat un plan de tratament individual.
ALGORITME DE CONDUITĂ ÎN TRATAMENTUL PACIENŢILOR CU FRACTURI DE MANDIBULĂ
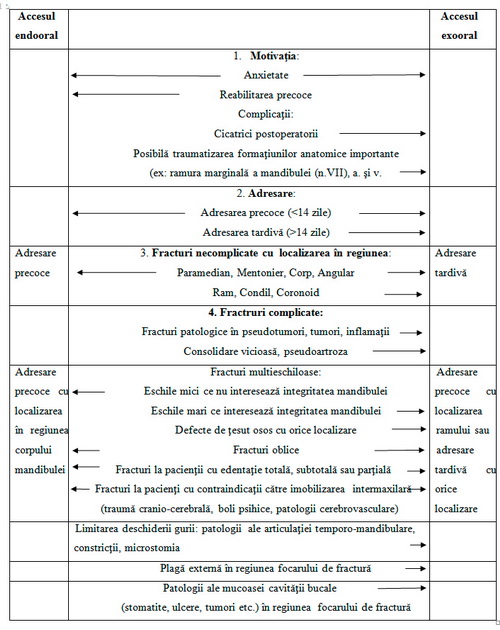
Tratamentul chirurgical se efectuează prin acces diferit cu diverse dispozitive de fixare a fragmentelor (algoritmul 2). Acest algoritm orientează alegerea accesului în diverse situaţii clinice. Studiile noastre au demonstrat că accesul endooral este superior celui exooral pentru avanta-jele sale, însă este limitat de următorii factori: timpul de adresare, localizarea şi gravitatea fracturii; miniplăcile din titan sunt dispozitive de elecţie vizavi de firul metalic şi şuruburile decalate.
Pentru a uşura alegerea tacticii de tratament chirurgical, am siste-matizat metodele de osteosinteză în funcţie de dispozitivul de fixare a fragmentelor, stabilitatea fixării, termenele de imobilizare intermaxilară şi reabilitare a pacienţilor. Astfel, am propus termenii: osteosinteză de menţinere, osteosinteză stabilă, ostesinteză funcţional-stabilă.
Algoritmul 1. Conduita în tratamentul pacienţilor cu fracturi de mandibulă
Algoritmul 2. Alegerea accesului în osteosinteza mandibulei
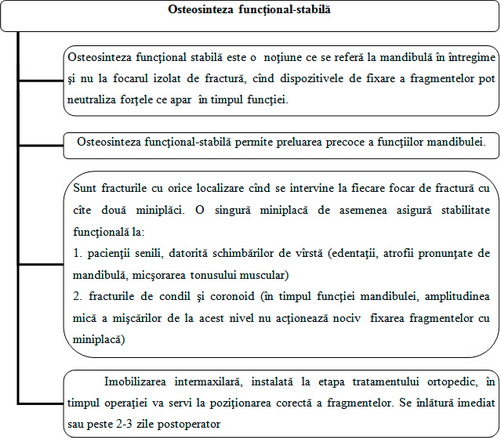
Osteosinteza funcţional-stabilă a mandibulei este intervenţia chirurgicală, ce prezintă repoziţia anatomic corectă a fragmentelor şi fixarea lor stabilă cu ajutorul unor dispozitive, care asigură funcţia posto-peratorie fără imobilizare intermaxilară.
Algoritmul 3. Osteosinteza funcţional-stabilă
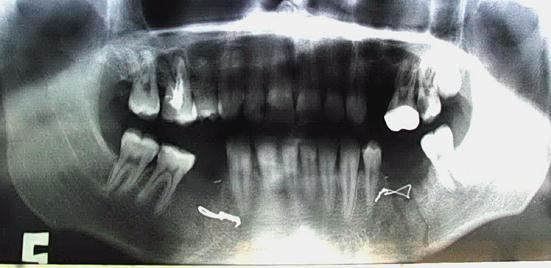
Osteosinteza funcţional-stabilă este o noţiune care se referă la mandibulă în întregime şi nu la focarul izolat de fractură. În acest caz în această categorie se includ fracturile de orice localizare, când se intervine la fiecare focar de fractură cu câte 2 miniplăci. La pacienţii senili, datorită schimbărilor de vârstă (edentaţii, atrofie pronunţată de mandibulă, micşorarea tonusului muscular), o miniplacă asigură stabilitatea funcţională. La fracturile de condil şi coronoid stabilitatea funcţională, de asemenea, poate fi obţinută prin aplicarea unei singure miniplăci, deoarece forţele de desfacere a fragmentelor în regiunile respective sunt mai mici. Imobilizarea intermaxilară se înlătură intraoperator sau în primele trei zile, postoperator. Osteosinteza funcţional-stabilă poate fi efectuată la toţi pacienţii, chiar şi la cei cu tratament ortopedic efectiv, atunci când nu sunt indicaţii către osteosinteză, însă pacienţii doresc micşorarea perioadei de imobilizare pentru reabilitarea şi integrarea precoce în societate (fig.1).
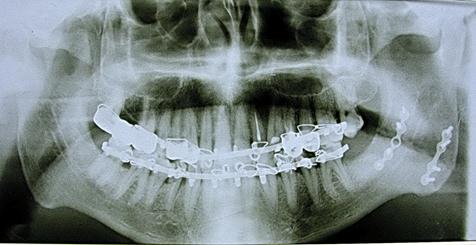
Fig.1. Osteosinteza funcţional-stabilă cu două miniplăci în regiunea angulară stânga, a 2-a zi, postoperator.
Osteosinteza funţional-stabilă este metoda optimă de rezolvare a fracturilor de mandibulă, însă în vederea realizării ei sunt necesare anumite cheltuieli pentru instrumentar special şi dispozitive de fixare, suportate de către compania de asigurare. Aceste cheltuieli nu se răsfrâng asupra pacienţilor asiguraţi. În cazul în care posibilităţile materiale ale pacienţi-lor neasiguraţi nu permit a realiza obiectivele sus-menţionate, se recurge la osteosinteza în focarul de fractură unilateral sau bilateral cu deplasare pronunţată. Aceasta se aplică şi la pacienţii care nu doresc intervenţie în toate focarele de fractură (din cauza anxietăţii etc.). şi atunci când sunt limitate condiţiile tehnice (lipsa sau necorespunderea sistemelor de fixare). Astfel apare noţiunea de osteosinteză stabilă (fig.2).
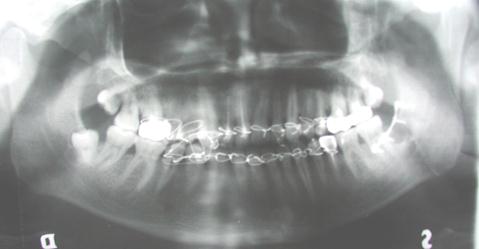
Fig.2. Osteosinteza stabilă efectuată cu miniplacă în regiunea angulară stângă prin acces exooral.
Algoritmul 4. Osteosinteza stabilă
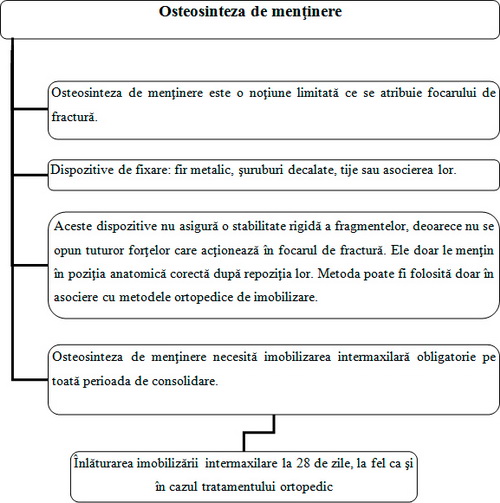
Osteosinteza de menţinere este o noţiune limitată atribuită focarului de fractură, la care dispozitivele de fixare au proprietăţi fizico-mecanice insuficiente pentru asigurarea fixării stabile a fragmentelor (Ex: fir metalic, şuruburi decalate, tije sau asocierea lor). Aceste dispozitive au scopul de a menţine fragmentele pentru toată perioada necesară consolidării, 21–28 zile cu imobilizarea bimaxilară obligatorie.
Algoritmul 5. Osteosinteza de menţinere
Fig.3. Osteosinteza de menţinere cu fir metalic în regiunea mentonieră bilaterală, peste o lună de la osteosinteză.
Concluzii
1. Algoritmele propuse orientează medicii practicieni, mai cu seamă pe cei tineri, în terminologia de specialitate, ajută specialiştii în domeniu la alegerea metodei optime de tratament
2. Osteosinteza funcţional-stabilă poate fi obţinută cu miniplăci, ţinând cont de biomecanica mandibulei fracturate indiferent de acces.
3. Osteosinteza funcţional-stabilă prin acces endooral permite reabilitarea funcţională precoce a pacienţilor.
4. Analiza comparativă a evoluţiei tratamentului în funcţie de dispozitivul de fixare a fragmentelor a demonstrat prioritatea miniplăcilor faţă de firul metalic şi şuruburile decalate.
Recomandări practice
Tendinţele contemporane de tratament chirurgical al traumatizaţilor prevăd cerinţe noi atât din partea pacienţilor (suferinţe minime, reabilitare precoce, fără complicaţii), precum şi din partea medicilor specialişti (metode de tratament chirurgical eficiente cât mai simple, mai rapide, mai puţin traumatice şi cu rezultate bune). Pentru a corespunde tendinţelor contemporane ale tratamentului chirurgical al pacienţilor cu fracturi de mandibulă, propunem recomandări practice care sunt o sinteză a studiului dat.
1. Se va recurge la accesul endooral în toate cazurile posibile (algoritmul 2), datorită avantajelor sale, şi numai în cazurile imposibile vom recurge la accesul exooral.
2. Recomandăm miniplăcile din titan care sunt dispozitivele de elecţie vizavi de firul metalic şi şuruburile decalate.
3. Osteosinteza mandibulei prin acces endooral cu miniplăci din titan este o metodă actuală ce corespunde tendinţelor contemporane de tratament chirurgical al traumatizaţilor.
4. Pentru aplicarea miniplăcilor în regiunea angulară recomandăm trei variante. Indicaţiile alegerii fiecărei variante sunt în funcţie de particularităţile anatomice ale regiunii. În variantele 1 şi 2 se aplică o singură miniplacă pentru care am propus noţiunea de "osteosinteză stabilă" (algoritmul 4). În variantele 3 se aplică două miniplăci (prima la marginea alveolară prin varianta 1 sau 2, iar a doua la marginea bazilară) pentru care am propus noţiunea de "osteosinteză funcţional-stabilă" (algoritmul 3).
5. Pentru facilitarea manoperelor chirurgicale prin acces endooral în regiunea angulară recomandăm crearea accesului transcutan.
6. Osteosinteza funcţional-stabilă poate fi efectuată la toţi pacienţii, chiar şi la cei cu tratament orthopedic eficient, atunci când nu sunt indicaţii către osteosinteză, însă pacienţii solicită micşorarea perioadei de imobilizare pentru reabilitarea şi integrarea precoce în societate.
7. În cazul lipsei miniplăcilor sau a instrumentarului adecvat pentru instalarea lor nu vom neglija firul metalic pentru care am propus noţiunea de "osteosinteză de menţinere" (algoritmul 5).
8. Recomandăm utilizarea în practica medicală a noţiunilor de "osteosinteză de menţinere", "osteosinteză stabilă", "osteosinteză funcţional-stabilă", care iau în considerare dispozitivul de fixare, stabilitatea fixării, termenele de imobilizare intermaxilară şi reabilitare a pacienţilor operaţi cu fracturi de mandibulă.
BIBLIOGRAFIE
1. Bolourian R., Lazow S., Berger J. Transoral 2.0-mm miniplate fixation of mandibular fractures plus 2 week maxillomandibular fixation: a prospective study. J. Oral Maxillofac. Surg. 2002. Feb. 60(2):167–70. State University of New York Health Science Center at Brooklyn/Kings County.
2. Cawood, JI. Small plate osteosynthesis of mandibular fractures. British Journal of Oral Maxillofac. Surg. 1985. Apr. 23(2) p.77–91.
3. Champy, M., Loddé, JP., Schmitt, R. et.al. Mandibular osteosynthesis by miniature screwed plates via a buccal approach. J. Maxillofac. Surg. 1978. Feb. 6(1), p.14–21.
4. Chele, N. Optimizarea tratamentului complex al fracturilor de mandibulă. Teză de doctor în ştiinţe medicale: 14.00.21 Chişinău, 2007.
5. Hîţu, D. Problema socială a traumatismului maxilo-facial. Bioetica. Filosofia. Medicina practică: probleme de existenţă şi de supravieţuire ale omului. Materialele conferinţei a V-a Ştiinţifice Internaţionale. Chişinău, 2000, p. 275–276.
6. Hull, A.M., Devlin, T. Lowe M. Psychological consequences of maxillofacial trauma: a preliminary study. Br. Journal of Oral and Maxillofacial Surgery. 2003, vol. 41, p. 317–322.
7. Ikemura K., Kouno Y., Shibata H. et. al. Biomechanical study on monocortical osteosynthesis for the fracture of the mandible. I. J. Oral Surg. 13, 1984, p. 307.
8. Masaki K., Tamio N., Genji S. Effects of Maxillomandibular Fixation on Respiration. Journal of Oral and Maxillofacial Surgery. 1993, vol. 51, p. 992 –996.
9. Myron R., Tucker C., Raymond P. et.al. Rigid fixation for maxillofacial surgery. 1991 Philadelphia, Pennsylva nia, p. 190–232.
10. Ouatu V., Chele N., Hitu D. Frecvenţa traumatismelor maxilo-faciale în dependenţă de regiunea anatomică, gen, profesie şi vârstă. Tezele conferinţei ştiinţifice. 1996, p. 392.
11. Railian, S. Actualităţi în tratamentul traumatismelor oro-maxilo-faciale la copii. Chişinău, 2001. p. 25–28, 45–56.
12. Sîrbu, D. Osteosinteza endoorală funcţională stabilă a mandibulei cu miniplăci din titan. Curierul medical. Nr. 4(286), 2005, p. 27–30.
13. Sîrbu, D. Reabilitarea precoce a pacienţilor cu fracturi de mandibulă. Zilele Facultăţii de Medicină Dentară. Ediţia a IX-a Iaşi-România, 4–6 martie 2005, p. 279–281.
14. Stacey, DH., Doyle, JF., Mount, DL. et. al. Management of mandible fractures. Plast. Reconstr. Surg. 2006. Mar 117(3), p. 48e–60e.
15. Timoşca G., Burlibaşa C. Chirurgie orală şi maxillo-facială. Chişinău, 1992, p. 243–318.
16. Topalo V., Sîrbu D. Aspecte contemporane de osteosinteză a mandibulei. Anale ştiinţifice ale USMF "N.Testemiţanu". Volumul 3. Probleme clinico-chirurgicale ale sănătăţii mamei şi copilului. Zilele Universităţii (17–18 octombrie 2002), Ediţia III. Chişinău, 2002, p. 361–366.
17. Topalo V., Sîrbu D. Osteosynthese de la mandibule par acces endooral. Archives of the Balkan Medical Union. 70-th anniversary. June, 2002, p. 162–163.
18. Topalo V., SÎrbu D., Smiricinschi E. Osteosinteza mandibulei cu fir metalic prin acces endooral. Conf. practico-ştiinţ. "Urgenţe traumatologice – actualităţi şi perspective". Chişinău, 2001, p. 16–18.
19. Topalo V., Smericinschi E., Socolov S. Osteosinteza intraorală în tratamentul fracturilor de mandibulă. Culegere de lucrări închinată aniversării a 50 de ani de la fondarea policlinicii municipale, or. Chişinău, 1995, p. 69–70.
20. Şcerbatiuc D., Chele N., Ouatu V. Tratamentul complex al bolnavilor cu fracturi de mandibulă. Probleme actuale de stom., culegere de lucrări închinate aniv-rii a 50 ani Pol. Municipale. 1995, p. 56–57.
21. Williams, JG., Cawood, JI., Effect of intermaxillary fixation on pulmonary function Int. J. Oral Maxillofac. Surg. 19, 1990, p. 76.
22. Александров Н. М., Аржанцев П.З. Травмы челюстно-лицевой области. Москва, ,,Медицина", 1986, с. 72 – 81.
23. Балина В. Н., Александров Н. М. Клиническая оперативная челюстно-лицевая хирургия. Санкт-Петербург ,,Специальная литература", 1998, с. 47 – 56.
24. Бернадский Ю. И. Травматология и восстановительная хирургия челюстно-лицевой области. Киев, 2002, с. 389.
25. Васильев А. В., Попов С. А. Уточнение покaзаний к оперативной фиксации отломков нижнeй челюсти металлическими пластинками. Вестн. хирургии, 1992, № 3, с. 368–372.
26. Гуцан А. Е. Остеосинтез нижней челюсти Гетерогенными фиксаторами. диссертация на соискание степени канд. мед. наук. Кишинев, 1964 г, с. 16–43
27. Кучергин В. В. Ортопедическое лечение переломов нижней челюсти. Вопросы клинической и профилактической медицины: Тез. науч. работ, посвящ. 30-летию Воен.-мед. фак. при Сарат. мед. ун-те. Саратов, 1995, c. 49–50.
28. Матрос-Таранец И. Н. Функционально-стабильный остеосинтез нижней челюсти. Донецк, 1998, c. 242.
29. Оленникова М. М. Сравнительная оценка методов внутриротового остеосинтеза при переломах нижней челюсти и их осложнениях: Дис. ... канд. мед. наук: 14.00.21. Новосибирск, 1996, c. 134.
30. Рединова Т. Л., Колесников С. Н. Влияние шин на состояние твердых тканей зубов и пародонта у больных с переломами челюстей. Стоматология, 1998. Том 77, 1, с. 42 – 44.